La pancreatitis aguda es una patología inflamatoria que puede llevar a un daño significativo del páncreas y complicaciones sistémicas. Esta condición, con una incidencia creciente, requiere un diagnóstico rápido y un manejo adecuado para reducir la morbimortalidad. En esta entrada, revisaremos las causas, el diagnóstico y el tratamiento de la pancreatitis aguda, proporcionando una guía práctica basada en la evidencia actual.
Etiología
La pancreatitis aguda suele asociarse a dos causas principales: el consumo de alcohol y la enfermedad biliar (litiasis). Sin embargo, otras etiologías como la hipertrigliceridemia, el uso de ciertos medicamentos (como los inmunosupresores y algunos antibióticos) y el trauma abdominal también deben considerarse en el diagnóstico diferencial.
Clasificación
La pancreatitis aguda puede dividirse en tres formas según su severidad:
- Leve: Limitada al páncreas, sin complicaciones locales o sistémicas.
- Moderadamente grave: Presencia de complicaciones locales o insuficiencia orgánica transitoria.
- Grave: Insuficiencia orgánica persistente (>48 horas), usualmente asociada con necrosis pancreática o peripancreática.
Presentación Clínica y Diagnóstico
El dolor abdominal epigástrico, con irradiación hacia la espalda, es el síntoma característico. La elevación de las enzimas pancreáticas, principalmente la amilasa y la lipasa, con un nivel al menos tres veces el límite superior normal, es clave en el diagnóstico bioquímico.
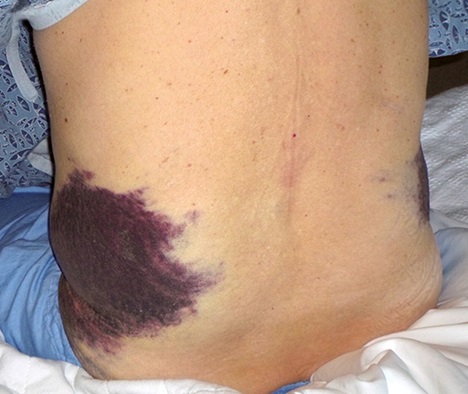
La imagen muestra el flanco izquierdo de un paciente con un área extensa de equimosis (hematoma subcutáneo) de coloración oscura, lo cual es característico del signo de Grey Turner. Este signo aparece como una decoloración en los flancos y puede estar asociado con pancreatitis aguda severa, específicamente en casos de necrosis pancreática hemorrágica. Es un hallazgo clínico importante que indica la presencia de hemorragia retroperitoneal y es un signo de mal pronóstico.Criterios de Diagnóstico
La pancreatitis aguda se diagnostica cuando al menos dos de los siguientes criterios están presentes:
- Dolor abdominal característico.
- Elevación de las enzimas pancreáticas.
- Hallazgos característicos en estudios de imagen (TAC de abdomen o ultrasonido).
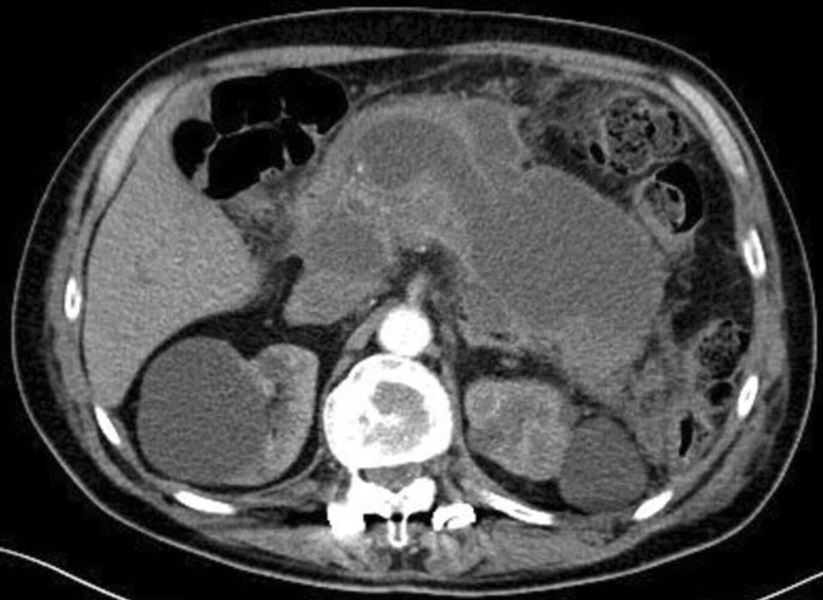
Tomografía computarizada (TC) abdominal en corte axial que muestra el páncreas.
Se observa un área de disminución de la densidad en el tejido pancreático, compatible con cambios inflamatorios, indicativos de pancreatitis aguda. Además observan cambios que sugieren una posible acumulación de líquido o edema en el tejido circundante.Manejo
- Resucitación Líquida
La reposición agresiva de fluidos es esencial, especialmente durante las primeras 24 horas, para mejorar la perfusión pancreática y prevenir la necrosis. - Control del Dolor
Se recomienda el uso de analgesia escalonada, iniciando con opioides en caso de dolor severo. La vía intravenosa es preferida para garantizar una analgesia efectiva en los casos graves. - Soporte Nutricional
La nutrición enteral temprana se asocia con mejores resultados. En casos moderados a graves, iniciar la alimentación enteral con sonda nasoentérica en las primeras 48-72 horas puede reducir el riesgo de infecciones y mortalidad. - Tratamiento de Complicaciones
- Necrosis pancreática: Puede requerir desbridamiento en caso de infección confirmada.
- Pseudoquistes pancreáticos: Generalmente se manejan de forma conservadora, a menos que causen síntomas o se infecten.
- Insuficiencia orgánica: Monitoreo y soporte de órganos vitales en la unidad de cuidados intensivos, si es necesario.
Seguimiento y Prevención de Recurrencias
La evaluación de la etiología es crucial para prevenir recurrencias. En casos de pancreatitis biliar, se recomienda una colecistectomía durante el mismo ingreso o en las semanas siguientes al episodio agudo. La suspensión del alcohol y el control de los lípidos en casos de hipertrigliceridemia también son fundamentales.
Conclusión
La pancreatitis aguda es una emergencia médica que requiere un abordaje integral y multidisciplinario. La comprensión de la fisiopatología, el manejo temprano de la reanimación hídrica y el control del dolor son aspectos fundamentales para el tratamiento efectivo de esta patología. Actualizarse en los avances de la pancreatitis aguda permite optimizar los resultados y mejorar la calidad de vida de los pacientes.
Enlaces Relevantes
Guía de Práctica Clínica sobre el Manejo de la Pancreatitis Aguda
American College of Gastroenterology. «ACG Clinical Guideline: Management of Acute Pancreatitis» (2020). Disponible en: https://journals.lww.com/ajg
Sociedad Española de Patología Digestiva (SEPD) – Guía de Pancreatitis Aguda
SEPD. «Guía de práctica clínica para el manejo de la pancreatitis aguda en adultos». Disponible en: https://www.sepd.es
UpToDate – Pancreatitis Aguda en Adultos
«Management of acute pancreatitis in adults». Disponible para usuarios con suscripción en: https://www.uptodate.com
Pancreatitis Aguda – Medscape
Información y actualizaciones sobre pancreatitis en Medscape. Disponible en: https://www.medscape.com
MDCalc – Escalas de Severidad para Pancreatitis
Herramienta útil para calcular la gravedad de la pancreatitis, como el score de Ranson o el BISAP. Disponible en: https://www.mdcalc.com
Referencias Científicas
Banks, P. A., et al. «Classification of acute pancreatitis—2012: revision of the Atlanta classification and definitions by international consensus.» Gut 62.1 (2013): 102-111.
Esta referencia aborda la clasificación de la pancreatitis aguda, clave para entender la severidad y las complicaciones asociadas.
Tenner, S., et al. «American College of Gastroenterology guideline: management of acute pancreatitis.» American Journal of Gastroenterology 108.9 (2013): 1400-1415.
Una guía completa que proporciona recomendaciones sobre el manejo de la pancreatitis aguda, con actualizaciones recientes en el tratamiento y seguimiento.
IAP/APA Evidence-Based Guidelines for the Management of Acute Pancreatitis. Pancreatology 13 (2013): e1–e15.
Directrices basadas en evidencia publicadas en conjunto por la Asociación Internacional de Pancreatología (IAP) y la Asociación Panamericana de Pancreatología (APA).
Petrov, M. S., & Windsor, J. A. «Nutritional management of acute pancreatitis: the concept of ‘gut rousing’.» Current Opinion in Clinical Nutrition & Metabolic Care 17.2 (2014): 146-150.
Revisión sobre el enfoque en el soporte nutricional de la pancreatitis aguda, resaltando la importancia de la alimentación enteral temprana.
Vege, S. S., et al. «Initial medical treatment of acute pancreatitis: practice management guideline from the Eastern Association for the Surgery of Trauma.» Journal of Trauma and Acute Care Surgery 82.6 (2017): 1219-1227.
Proporciona recomendaciones sobre el tratamiento inicial de la pancreatitis aguda, incluyendo la resucitación hídrica y el manejo del dolor.
Herramientas Adicionales
- Calculadora BISAP para Pancreatitis Aguda
Herramienta online para calcular el índice de BISAP y evaluar la severidad de la pancreatitis. Accesible en: https://www.mdcalc.com/bisap-score-acute-pancreatitis



