La enfermedad de Graves es un trastorno autoinmune que constituye una de las principales causas de hipertiroidismo. Se caracteriza por una producción excesiva de hormonas tiroideas debido a la estimulación del receptor de TSH por anticuerpos específicos. Clínicamente, puede manifestarse con síntomas multisistémicos que incluyen alteraciones metabólicas, cardiovasculares, oftalmológicas y dermatológicas. Este caso clínico ilustra un diagnóstico y manejo inicial de la enfermedad, abordando los aspectos semiológicos y laboratoriales que orientan al diagnóstico.
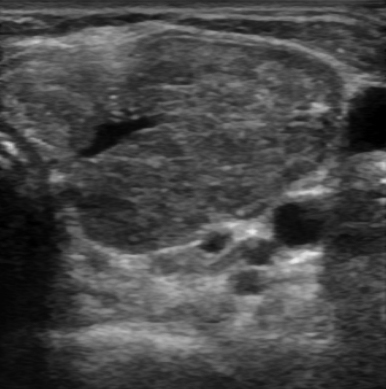
La imagen corresponde a una ecografía tiroidea en modo B que muestra un patrón característico de hipervascularización difusa de la glándula tiroidea. Se observa una glándula de contornos irregulares, con ecogenicidad heterogénea y disminuida, lo cual es característico en la enfermedad de Graves. También se distingue un aumento difuso del tamaño glandular.Presentación del Caso
Paciente femenina de 35 años que acude al servicio de consulta externa por cuadro de 3 meses de evolución consistente en pérdida de peso no intencionada de 7 kg, a pesar de apetito incrementado, sudoración excesiva, palpitaciones y sensación de calor constante. Refiere nerviosismo, insomnio y fatiga. Al interrogatorio dirigido, menciona irregularidades menstruales con oligomenorrea desde hace dos ciclos.
Antecedentes personales: Sin enfermedades crónicas conocidas. No fuma ni consume alcohol. Niega uso de medicamentos.
Exploración física:
- Signos vitales: FC 115 lpm, FR 18 rpm, TA 135/85 mmHg, T 37.5 °C.
- General: Alerta, orientada, con temblor fino en manos en reposo.
- Cuello: Bocio difuso palpable, no doloroso, sin nódulos aparentes.
- Cardiovascular: Ritmo cardíaco regular, taquicardia, sin soplos.
- Oftalmológico: Exoftalmos bilateral moderado, mirada fija, sin signos de compresión orbitaria.
- Dermatológico: Piel caliente y húmeda; se observa dermopatía localizada en tibias (mixedema pretibial).
Interpretación de Laboratorios y Estudios Complementarios
Los resultados de los estudios se muestran a continuación:
| Prueba | Resultado | Valor de referencia |
|---|---|---|
| TSH | <0.01 µU/mL | 0.4-4.0 µU/mL |
| T4 libre | 2.8 ng/dL | 0.8-1.7 ng/dL |
| T3 libre | 6.0 pg/mL | 2.0-4.4 pg/mL |
| Anticuerpos anti-TSH | Positivo (120%) | Negativo (<15%) |
| Hemoglobina | 13.5 g/dL | 12.0-15.5 g/dL |
| Glucosa | 95 mg/dL | 70-100 mg/dL |
Interpretación:
- Los niveles suprimidos de TSH junto con los incrementos de T4 y T3 confirman el hipertiroidismo.
- La presencia de anticuerpos anti-receptor de TSH es diagnóstica de enfermedad de Graves.
- La hemoglobina y la glucosa se encuentran dentro de parámetros normales, descartando anemia o diabetes como causas de sus síntomas.
Estudios adicionales:
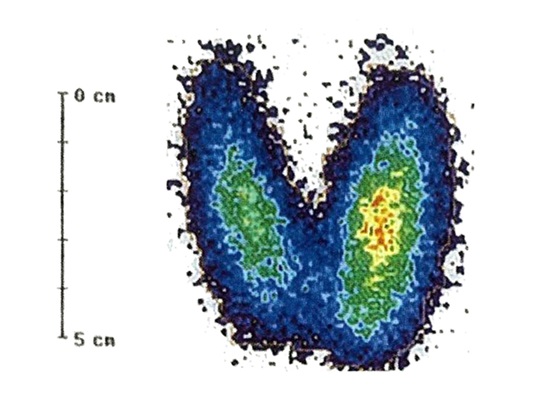
- Ecografía tiroidea: Tiroides difusamente agrandada sin nódulos, con vascularización aumentada en Doppler (patrón en «tiroides en llamas»).
- Gammagrafía tiroidea: Captación homogénea aumentada en ambos lóbulos.
Discusión
La enfermedad de Graves es la causa más común de hipertiroidismo en mujeres jóvenes. Este caso destaca la importancia de la semiología en la identificación de síntomas clásicos, como pérdida de peso, taquicardia, exoftalmos y bocio. Los hallazgos laboratoriales confirman la hiperfunción tiroidea y el mecanismo autoinmune subyacente.
El diagnóstico diferencial incluye tiroiditis subaguda y bocio multinodular tóxico, descartados por el cuadro clínico y la gammagrafía. La paciente presenta un riesgo aumentado de complicaciones cardiovasculares debido a la taquicardia persistente, por lo que el tratamiento inicial debe incluir betabloqueadores como propranolol. El manejo definitivo puede implicar antitiroideos de síntesis (metimazol o propiltiouracilo), yodoterapia o cirugía, dependiendo de la evolución y preferencias de la paciente.
Este caso ilustra la necesidad de un enfoque multidisciplinario para el diagnóstico, tratamiento y seguimiento de la enfermedad de Graves, especialmente en sus manifestaciones oftalmológicas y dermatológicas.
Enlaces y referencias
- Información sobre la enfermedad de Graves
https://www.mayoclinic.org/es-es/diseases-conditions/graves-disease/symptoms-causes/syc-20356240 - Actualización en diagnóstico y tratamiento del hipertiroidismo
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5367660/ - Guía clínica para el manejo de la enfermedad de Graves
https://www.endocrine.org/guidelines-and-clinical-practice/clinical-practice-guidelines/hyperthyroidism-and-other-causes-of-thyrotoxicosis - Aspectos oftalmológicos en la enfermedad de Graves
https://www.aao.org/eye-health/diseases/what-is-graves-eye-disease - Rol de la gammagrafía en el diagnóstico diferencial del hipertiroidismo
https://www.thyroid.org/radioactive-iodine-scans/ - Tratamiento con antitiroideos: revisión de la literatura
https://www.frontiersin.org/articles/10.3389/fendo.2021.731636/full - Betabloqueadores en el manejo inicial del hipertiroidismo
https://pubmed.ncbi.nlm.nih.gov/30521344/ - Evaluación del mixedema pretibial en pacientes con enfermedad de Graves
https://www.dermatologyadvisor.com/home/decision-support-in-medicine/dermatology/pretibial-myxedema/



