La presión positiva continua en la vía aérea (CPAP) es una estrategia fundamental en el manejo de múltiples patologías respiratorias, especialmente en el contexto hospitalario y de cuidados críticos. Su uso adecuado mejora la oxigenación, reduce el trabajo respiratorio y evita la necesidad de intubación en determinados escenarios. Este artículo está dirigido a médicos y estudiantes de medicina, con un enfoque práctico y actualizado.
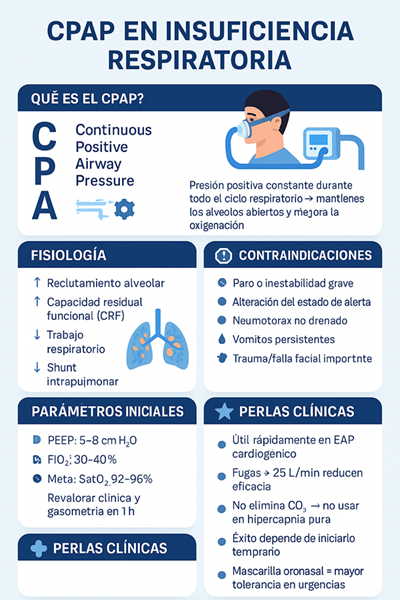
¿Qué es el CPAP?
El CPAP (Continuous Positive Airway Pressure) proporciona una presión positiva constante durante todo el ciclo respiratorio, manteniendo la vía aérea abierta, incrementando la capacidad residual funcional (CRF) y mejorando el intercambio gaseoso.
A diferencia de la ventilación mecánica o del BiPAP, el CPAP no administra soporte ventilatorio, sino soporte de oxigenación.
Fisiología del CPAP
El CPAP actúa por varios mecanismos fisiológicos clave:
1. Reclutamiento alveolar
- La presión positiva evita el colapso alveolar.
- Incrementa la superficie disponible para el intercambio gaseoso.
2. Aumento de la Capacidad Residual Funcional (CRF)
- La CRF se incrementa incluso con presiones bajas (5–8 cmH₂O).
- Mejora la oxigenación y la relación V/Q.
3. Reducción del trabajo respiratorio
- Disminuye la poscarga del ventrículo izquierdo.
- Mejora la mecánica respiratoria en edema pulmonar cardiogénico.
4. Disminución del shunt intrapulmonar
- Evita atelectasias dependientes de la gravedad.
- Mejora la oxigenación en insuficiencia respiratoria hipoxémica.
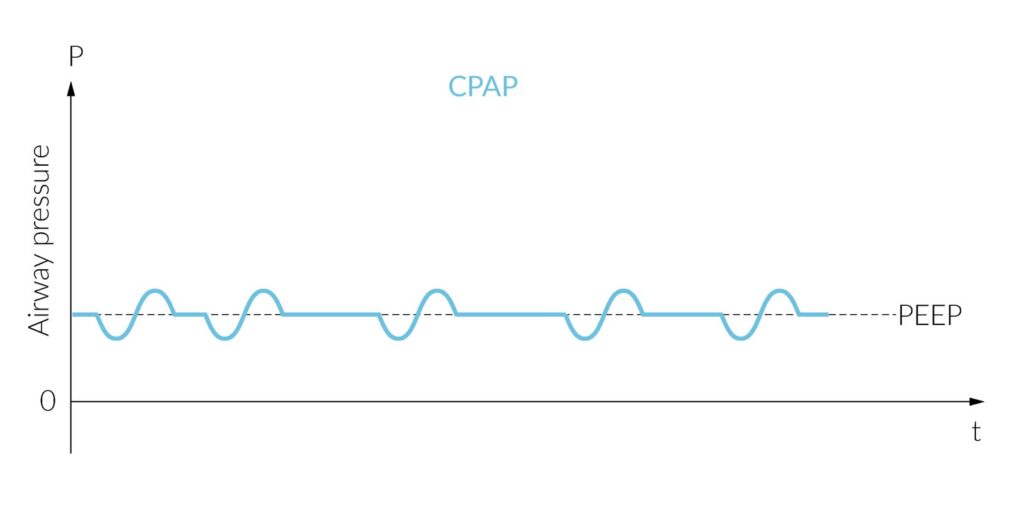
Durante la inspiración, los esfuerzos respiratorios espontáneos generan succión y la presión en las vías respiratorias disminuye. Durante la espiración, la presión aumenta por encima del valor de reposo respiratorio, como en la respiración fisiológica
Indicaciones del CPAP
1. Insuficiencia respiratoria hipoxémica
- Neumonía (incluyendo COVID-19 seleccionado)
- Edema pulmonar cardiogénico
- Atelectasias posoperatorias
2. Apnea obstructiva del sueño (AOS)
- Terapia de primera línea.
- Reduce somnolencia, HTA resistente y riesgo cardiovascular.
3. Deshabituación de la ventilación mecánica
- Pacientes con falla en pruebas de respiración espontánea.
- Prevención de atelectasias pos-extubación.
4. Enfermedades restrictivas
- Cifoescoliosis
- Enfermedades neuromusculares (seleccionados)
Contraindicaciones del CPAP
Absolutas
- Paro cardiorrespiratorio
- Estado mental alterado sin protección de vía aérea
- Shock no controlado o inestabilidad hemodinámica grave
- Neumotórax no tratado
Relativas
- Vómitos persistentes
- Secreciones abundantes
- Cirugía facial o trauma facial significativo
Parámetros iniciales recomendados
| Parámetro | Valor inicial | Ajustes |
|---|---|---|
| Presión (PEEP) | 5–8 cmH₂O | Titular hasta 10–12 según respuesta |
| FiO₂ | 30–40% | Aumentar para mantener SpO₂ 92–96% |
| Flujo | 30–60 L/min si es CPAP de alto flujo | Depende del dispositivo |
| Monitorización | FR, SatO₂, gases arteriales, confort | Cada 30–60 min |
¿Cuándo escalar a ventilación mecánica?
- Deterioro neurológico
- PaO₂/FiO₂ < 100 persistente
- Frecuencia respiratoria > 35 sin mejoría
- Fatiga muscular evidente
- Acidosis respiratoria progresiva
- Imposibilidad de mantener la vía aérea permeable
Complicaciones del CPAP
- Lesiones por presión facial
- Distensión gástrica
- Sequedad nasal y oral
- Barotrauma (poco común)
- Mal cumplimiento por incomodidad del paciente
Perlas Clínicas (Alta utilidad para guardias)
⭐ 1. En edema agudo cardiogénico
El CPAP reduce precarga y poscarga → mejora la disnea en minutos.
⭐ 2. PaO₂/FiO₂
El CPAP es más efectivo si el paciente tiene un patrón de shunt alveolar.
⭐ 3. Iniciar temprano
El éxito depende más de cuándo se inicia que de la presión inicial.
⭐ 4. No es útil en hipercapnia pura
Para hipoventilación o retención de CO₂, el BiPAP es superior.
⭐ 5. Vigilar fugas
La presencia de fugas > 25–30 L/min reduce la efectividad del tratamiento.
⭐ 6. Selección de mascarilla
La mascarilla oronasal tiene mayor tasa de éxito en urgencias.
Flujograma básico de manejo (CPAP en urgencias)
- Seleccionar paciente apto (estable, cooperador, sin contraindicación).
- Conectar CPAP a 5–8 cmH₂O con FiO₂ inicial de 40%.
- Evaluar a los 10–15 minutos:
- FR, SatO₂, esfuerzo respiratorio.
- Ajustar presión 1–2 cmH₂O cada 20 min según respuesta.
- Repetir gasometría en 1 hora.
- Si no mejora → considerar VMI.
FAQ rápidas para estudiantes
¿El CPAP mejora la ventilación?
No. Mejora oxigenación, pero no elimina CO₂.
¿Se puede usar en EPOC?
Se prefiere BiPAP, pero CPAP puede usarse en edema pulmonar mixto.
¿Sirve en COVID-19?
Sí, en casos seleccionados; disminuyó tasas de intubación en varios centros.
Referencias
- Rochwerg B, et al. Official ERS/ATS Clinical Practice Guidelines: Noninvasive Ventilation for Acute Respiratory Failure. Am J Respir Crit Care Med.
- Masip J, et al. Noninvasive ventilation in acute cardiogenic pulmonary edema. JAMA.
- Arabi Y, et al. Noninvasive ventilation in acute respiratory failure. NEJM.
- Sociedad Española de Medicina Intensiva (SEMICYUC): Guías de ventilación no invasiva.
- UpToDate: Continuous positive airway pressure (CPAP) in adults.
Enlaces externos útiles
- American Thoracic Society – NIV: https://www.thoracic.org
- European Respiratory Society – Clinical Guidelines: https://www.ersnet.org
- SEMICYUC – Ventilación no invasiva: https://semicyuc.org
- UpToDate (requiere suscripción): https://www.uptodate.com



