La ventilación no invasiva con BIPAP (bilevel positive airway pressure) es una herramienta clave para el manejo de la insuficiencia respiratoria aguda y crónica en medicina interna, urgencias y terapia intensiva. Utilizada de forma adecuada, reduce la necesidad de intubación, la mortalidad y la estancia hospitalaria en grupos bien seleccionados, especialmente en EPOC agudizado hipercápnico y edema agudo de pulmón cardiogénico. (PubMed)
En esta entrada revisamos de forma práctica la fisiología básica, parámetros, indicaciones, contraindicaciones, monitorización y criterios de éxito/fracaso, con enfoque para médicos y estudiantes de medicina.
¿Qué es el BIPAP? Conceptos básicos
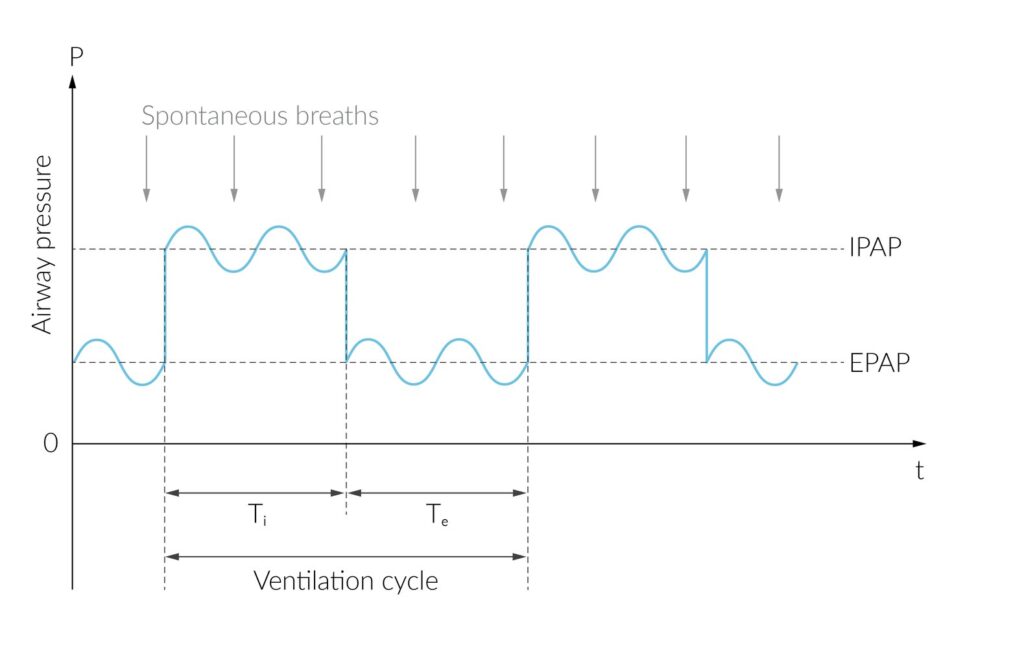
El BIPAP es una modalidad de ventilación no invasiva (VNI) que administra dos niveles de presión:
- IPAP (Inspiratory Positive Airway Pressure):
- Aumenta el volumen corriente
- Mejora la ventilación alveolar
- Disminuye la PaCO₂
- EPAP (Expiratory Positive Airway Pressure):
- Equivalente a PEEP
- Recluta alvéolos
- Mejora la oxigenación
- Contrarresta el colapso de la vía aérea
La presión de soporte (PS) efectiva es la diferencia entre IPAP y EPAP.
En la práctica clínica, el BIPAP se administra con mascarilla facial (oronasal o facial total), con posibilidad de frecuencia respiratoria de respaldo (modo espontáneo/respaldado, S/T) para evitar hipoventilación en pacientes muy fatigados. (aastweb.org)
Fisiología y efectos hemodinámicos
- Respiratorio:
- Disminuye el trabajo respiratorio y la carga de los músculos respiratorios
- Mejora el intercambio gaseoso (↓ PaCO₂, ↑ PaO₂)
- Cardiovascular:
- Aumenta la presión intratorácica → ↓ precarga del ventrículo derecho y ↓ poscarga del ventrículo izquierdo
- Beneficioso en insuficiencia cardiaca con edema agudo de pulmón (disminuye presión transmural y congestión pulmonar). (Medicina Intensiva)
Indicaciones principales de BIPAP
1. Insuficiencia respiratoria aguda hipercápnica
EPOC agudizado con acidosis respiratoria es la indicación clásica y mejor respaldada:
- PaCO₂ elevada con pH ≤ 7.35 en exacerbación de EPOC
- Disnea moderada-severa, uso de músculos accesorios
- Paciente consciente, cooperador y capaz de proteger la vía aérea
Las guías ERS/ATS recomiendan firmemente BIPAP en este contexto por disminuir intubación y mortalidad. (PubMed)
Otras causas de insuficiencia respiratoria hipercápnica donde puede ser útil:
- Obesidad-hipoventilación
- Enfermedades neuromusculares (en fases iniciales/estables y algunas agudizaciones seleccionadas) (ijccm.org)
2. Edema agudo de pulmón cardiogénico
Tanto CPAP como BIPAP reducen disnea, necesidad de intubación y mortalidad en edema agudo de pulmón cardiogénico. (Medicina Intensiva)
Se prefiere BIPAP cuando:
- Hay hipercapnia asociada
- Fatiga muscular importante
- Se desea mayor soporte ventilatorio además del reclutamiento alveolar
3. Insuficiencia respiratoria crónica y uso domiciliario
En escenario crónico, el BIPAP puede utilizarse:
- EPOC con hipercapnia crónica estable
- Síndrome de hipoventilación por obesidad
- Algunos casos de ELA y otras neuromusculares
- Trastornos respiratorios del sueño (SAHOS/CSA, obesidad hipoventilación) cuando CPAP no es suficiente o está contraindicado. (chestnet.org)
4. Trastornos respiratorios del sueño
Aunque en SAHOS el estándar de oro es CPAP, BIPAP se utiliza cuando:
- Se requieren presiones muy elevadas que son mal toleradas
- Hay hipoventilación asociada (obesidad, neuromuscular, restrictivas)
- Existe apnea central o compleja donde las nuevas guías AASM consideran BIPAP con frecuencia de respaldo como una de las opciones terapéuticas. (jcsm.aasm.org)
Contraindicaciones para BIPAP
Contraindicaciones absolutas
- Paro respiratorio o necesidad inmediata de intubación
- Incapacidad para proteger la vía aérea (coma profundo, ausencia de reflejo tusígeno)
- Vómito activo o alto riesgo de aspiración
- Inestabilidad hemodinámica grave (shock no controlado)
- Trauma facial extenso o cirugía facial reciente que impida el sellado de la mascarilla
Contraindicaciones relativas
- Agitación o delirium severo
- Secreciones abundantes que el paciente no puede manejar
- Hemorragia digestiva alta activa
- Neumonía extensa con alto riesgo de fracaso (se debe valorar muy bien la selección del paciente) (SpringerLink)
Selección del paciente y evaluación inicial
Antes de colocar BIPAP:
- Valoración clínica completa:
- FR, FC, TA, SatO₂, escala de disnea, nivel de conciencia (Glasgow)
- Gasometría arterial inicial:
- Confirmar tipo de insuficiencia respiratoria (hipoxémica vs hipercápnica) y grado de acidosis
- Radiografía de tórax y laboratorio básico según contexto (EPOC, edema agudo, neumonía, etc.)
- Consentimiento informado (si es posible) explicando objetivos y posibles desenlaces
Parámetros iniciales recomendados
Los siguientes son rangos típicos que deben individualizarse según el contexto y la tolerancia:
Exacerbación de EPOC hipercápnica
- Modo: S/T (espontáneo/tiempo)
- IPAP inicial: 10–14 cmH₂O
- EPAP inicial: 4–5 cmH₂O
- Frecuencia de respaldo: 12–16 rpm
- Objetivo:
- Disminución progresiva de FR
- Mejoría de la disnea
- Descenso de PaCO₂ y aumento de pH en 1–2 horas
Edema agudo de pulmón cardiogénico
- IPAP: 10–15 cmH₂O
- EPAP: 6–8 cmH₂O
- Se debe monitorizar de cerca la presión arterial y signos de bajo gasto. (MDPI)
Monitorización y criterios de éxito/fracaso
Monitorización continua
- FR, FC, TA, SatO₂
- Nivel de conciencia y confort del paciente
- Fugas en la mascarilla y sincronía paciente-ventilador
- Gasometría de control a las 1–2 horas de iniciado el BIPAP
Criterios de éxito
- ↓ FR (por ejemplo, de >30 a <25 rpm)
- ↓ disnea subjetiva y menor uso de músculos accesorios
- Mejora de gasometría:
- ↑ pH (disminución de acidosis)
- ↓ PaCO₂
- ↑ PaO₂/SatO₂
Criterios de fracaso / necesidad de intubación
- Deterioro del nivel de conciencia
- Inestabilidad hemodinámica que no responde a tratamiento
- Empeoramiento de gasometría (pH más ácido, PaCO₂ en ascenso)
- Hipoxemia persistente a pesar de ajustes
- Intolerancia franca e incurable a la mascarilla
Complicaciones frecuentes
- Lesiones por presión en puente nasal y región facial
- Conjuntivitis o irritación ocular por fugas de aire
- Distensión gástrica, náusea, incomodidad abdominal
- Claustrofobia o ansiedad
- Lesiones cutáneas en piel frágil o inmunocomprometidos
La mayoría se previenen con una adecuada selección de mascarilla, acolchonado, ajuste progresivo de presiones y acompañamiento cercano de enfermería y fisioterapia respiratoria. (hamilton-medical.com)
Rol del BIPAP en diferentes ámbitos
Urgencias
- Herramienta de primera línea en EPOC exacerbado y edema agudo pulmonar
- Debe existir protocolo claro de selección, parámetros iniciales y tiempos de reevaluación (ej. gasometría a las 1–2 h). (Agency for Clinical Innovation)
Terapia intensiva
- Mayor experiencia y capacidad para manejo de casos limítrofes
- BIPAP también se emplea en destete de ventilación invasiva y post-extubación en pacientes de alto riesgo
Hospitalización / Medicina interna
- Continuación del tratamiento iniciado en urgencias en pacientes que responden
- Escenarios crónicos: optimización y transición a BIPAP domiciliario en pacientes con EPOC hipercápnica crónica u obesidad-hipoventilación. (chestnet.org)
Perlas clínicas sobre BIPAP
- No retrases la intubación: un intento de BIPAP no debe prolongar indefinidamente la decisión de intubar en pacientes que no mejoran en 1–2 horas o que se deterioran. (PubMed)
- En EPOC agudizada con pH 7.25–7.35, el beneficio del BIPAP es más claro; cuanto más acidótico, más estrecho el margen para un intento exitoso.
- La mascarilla correcta (talla y tipo) suele ser tan importante como los parámetros: fugas excesivas empeoran la sincronía y la eficacia.
- En pacientes ansiosos, iniciar con presiones más bajas y aumentarlas gradualmente mejora la tolerancia.
- Nunca inicies BIPAP sin definir objetivo y punto de reevaluación (ej. “si no mejora gasometría y clínica en 1–2 h, se considerará intubación”).
- En edema agudo pulmonar, el BIPAP es un coadyuvante, no reemplaza el tratamiento de base (diuréticos IV, vasodilatadores, manejo de la causa).
- En uso crónico domiciliario, la educación del paciente y cuidador y la revisión periódica de adherencia y fugas son fundamentales para el beneficio real. (chestnet.org)
Referencias y enlaces externos
- Rochwerg B, Brochard L, Elliott MW, et al. Official ERS/ATS clinical practice guidelines: noninvasive ventilation for acute respiratory failure. Eur Respir J. 2017;50(2):1602426. (PubMed)
- Enlace: (ERS/ATS NIV guideline)
- Rezoagli E, et al. A clinical guide to non-invasive respiratory support in acute care. Crit Care. 2025. (SpringerLink)
- Enlace: (Critical Care – Non-invasive respiratory support)
- Zimnoch M, et al. Non-Invasive Ventilation: When, Where, How to Start, and When to Stop. J Clin Med. 2025. (MDPI)
- Enlace: (MDPI – NIV clinical review)
- Patil SP, et al. Treatment of Adult Obstructive Sleep Apnea with Positive Airway Pressure: An American Academy of Sleep Medicine Clinical Practice Guideline. J Clin Sleep Med. 2019. (jcsm.aasm.org)
- Chawla R, et al. ISCCM Guidelines for the Use of Non-invasive Ventilation in Acute Respiratory Failure in Adult ICUs. Indian J Crit Care Med. 2020. (ijccm.org)
- Hamilton Medical. A comprehensive guide to noninvasive ventilation (NIV). Revisa conceptos, modos y manejo práctico. (hamilton-medical.com)
- Chest / CHEST Foundation. Noninvasive ventilation in COPD and home NIV coverage guidelines (2025). (chestnet.org)




