El coma mixedematoso representa la forma más severa del hipotiroidismo y constituye una emergencia endocrinológica con alta mortalidad, que requiere diagnóstico clínico inmediato y tratamiento intensivo sin demora. Aunque es raro, su letalidad puede superar el 40%, sobre todo en casos no reconocidos a tiempo.
Este cuadro ocurre casi exclusivamente en pacientes con hipotiroidismo no diagnosticado o mal controlado, particularmente en adultos mayores, y suele precipitarse por factores externos como infecciones, frío o fármacos depresores del sistema nervioso central.

📌 Etiología y Factores Desencadenantes
El coma mixedematoso no suele aparecer de forma espontánea. Generalmente se precipita en pacientes hipotiroideos crónicos por eventos estresantes que aumentan la demanda metabólica o deprimen la función neurológica y respiratoria. Entre las principales causas desencadenantes se incluyen:
- Infecciones sistémicas: especialmente neumonías o infecciones urinarias.
- Exposición al frío extremo, en ausencia de mecanismos compensatorios eficaces.
- Uso de sedantes, benzodiacepinas, barbitúricos u opioides.
- Eventos cardiovasculares agudos: infarto agudo de miocardio, insuficiencia cardíaca.
- Accidentes cerebrovasculares.
- Cirugías recientes o traumatismos.
- Suspensión abrupta de levotiroxina o mal apego al tratamiento.
🧬 Fisiopatología
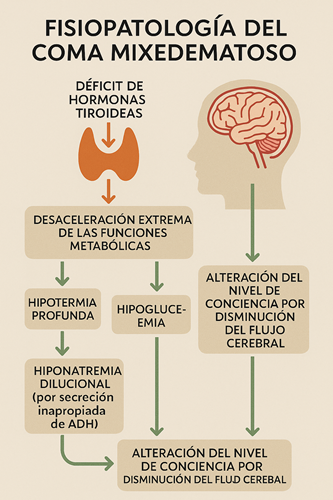
El déficit sostenido de hormona tiroidea genera una disminución global del metabolismo basal, con compromiso multiorgánico progresivo. Las siguientes alteraciones fisiológicas son características:
- Disminución del gasto cardíaco por bradicardia y contractilidad reducida.
- Hipoventilación alveolar, con retención de dióxido de carbono y acidosis respiratoria.
- Hipotermia profunda, por termogénesis reducida.
- Hipoglucemia secundaria a gluconeogénesis limitada y disminución de apetito.
- Hiponatremia dilucional, muchas veces por secreción inadecuada de ADH.
- Alteraciones neurológicas, desde letargia hasta coma, por hipoxia cerebral, hipoglucemia y edema intersticial.
Todo esto crea un estado de descompensación sistémica crítica con disfunción de órganos vitales.
🧾 Manifestaciones Clínicas
El coma mixedematoso debe sospecharse en un paciente hipotiroideo conocido o con signos compatibles, que presenta alteración del estado de conciencia, hipotermia y depresión respiratoria.
Principales hallazgos:
- Alteración del sensorio: confusión, letargia, estupor y finalmente coma.
- Hipotermia profunda: <35 °C (a veces <30 °C).
- Bradipnea e hipoventilación, con riesgo de apnea.
- Bradicardia, gasto cardíaco reducido e hipotensión.
- Edema no depresible (mixedema), macroglosia, piel seca, pálida y fría.
- Reflejos osteotendinosos lentificados.
- Manifestaciones gastrointestinales: íleo, distensión abdominal, hipomotilidad.
🧪 Diagnóstico
Evaluación clínica
El diagnóstico es fundamentalmente clínico, basado en la tríada de:
- Hipotermia
- Alteración neurológica
- Signos de hipotiroidismo severo
Estudios de laboratorio
- TSH muy elevada
- T4 libre extremadamente baja (puede ser indetectable)
- Hiponatremia (<130 mEq/L)
- Hipoglucemia
- Hipercapnia e hipoxemia (gasometría arterial)
- Cortisol sérico basal (descartar insuficiencia suprarrenal)
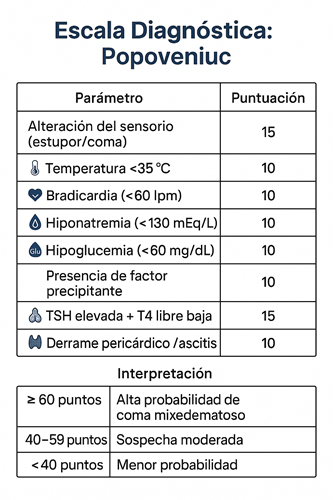
🧮 Escala Diagnóstica: Popoveniuc et al. (2014)
Esta herramienta permite cuantificar la probabilidad de coma mixedematoso a través de una puntuación acumulativa basada en hallazgos clínicos y paraclínicos:
| Parámetro | Puntuación |
|---|---|
| Alteración del sensorio (estupor/coma) | 15 |
| Temperatura <35 °C | 10 |
| Bradicardia (<60 lpm) | 10 |
| Hipotensión (PAS <100 mmHg) | 10 |
| Hiponatremia (<130 mEq/L) | 10 |
| Hipoglucemia (<60 mg/dL) | 10 |
| Presencia de factor precipitante | 10 |
| TSH elevada + T4 libre baja | 15 |
| Derrame pericárdico / ascitis | 10 |
Interpretación:
- ≥ 60 puntos: Alta probabilidad de coma mixedematoso
- 40–59 puntos: Sospecha moderada
- <40 puntos: Menor probabilidad, considerar otros diagnósticos
⚠️ En la práctica, si se alcanza una puntuación de 60 o más, debe iniciarse tratamiento inmediato, incluso si aún no se tiene confirmación laboratorial.
💉 Tratamiento
1. Reposición hormonal urgente
- Levotiroxina IV (T4):
Bolo inicial de 200–400 mcg IV, seguido de 50–100 mcg IV al día.
Si se sospecha malabsorción intestinal o no se cuenta con T4 IV, puede administrarse por sonda nasogástrica. - Liotironina (T3 IV) (si está disponible y no contraindicado):
Dosis inicial de 5–20 mcg IV, seguida de 2.5–10 mcg cada 8 h.
💡 T3 actúa más rápidamente, pero tiene mayor riesgo cardiovascular. Se reserva para casos seleccionados y se usa con precaución en pacientes ancianos o con cardiopatía.
2. Corticoides
- Hidrocortisona 100 mg IV cada 8 horas, como cobertura ante posible insuficiencia suprarrenal, hasta descartarla con niveles basales de cortisol.
3. Soporte vital
- Unidad de cuidados intensivos
- Ventilación mecánica si hay hipoventilación grave
- Recalentamiento pasivo: mantas térmicas, no usar calor directo
- Corrección cuidadosa de hiponatremia e hipoglucemia
- Manejo de causas precipitantes: antibióticos, suspensión de fármacos, etc.
🔍 Seguimiento y Pronóstico
El pronóstico depende de la rapidez del diagnóstico y del inicio del tratamiento. La mortalidad puede superar el 50% si hay retraso en la atención. Los principales predictores de mal pronóstico incluyen:
- Hipotermia severa (<30 °C)
- Hipoglucemia persistente
- Necesidad de intubación prolongada
- Falla multiorgánica
📚 Referencias
- Popoveniuc G, et al. «Myxedema coma: diagnosis and treatment.» Endocrine Practice. 2014;20(9): 968–976.
- UpToDate. «Myxedema coma». Actualizado 2024.
- Harrison’s Principles of Internal Medicine, 21ª edición.
- AACE/ATA Guidelines for Hypothyroidism, 2012.


