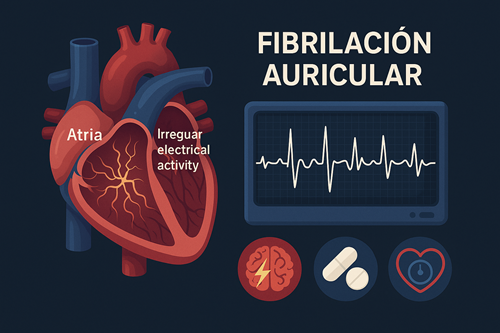
La fibrilación auricular (FA) es la arritmia cardíaca sostenida más frecuente. Se caracteriza por una actividad eléctrica auricular desorganizada, lo que genera contracciones auriculares ineficaces y una respuesta ventricular irregular. Esta condición aumenta significativamente el riesgo de accidente cerebrovascular (EVC), insuficiencia cardiaca y mortalidad.🫀
La prevalencia se incrementa con la edad, afectando hasta un 10% de los adultos mayores de 80 años. Puede presentarse tanto en pacientes con cardiopatía estructural como en aquellos sin antecedentes previos.
🔍 Clasificación clínica
Según la Guía ESC 2020, la FA se clasifica en:
- Primer episodio: Primer registro documentado
- Paroxística: Cesa espontáneamente en menos de 7 días
- Persistente: Dura más de 7 días o requiere intervención
- Persistente de larga evolución: Más de 12 meses sin conversión
- Permanente: No se buscará restablecer el ritmo sinusal
⚕️ Diagnóstico
El diagnóstico se establece mediante un ECG de 12 derivaciones, que típicamente muestra:
- Ausencia de ondas P
- Intervalos RR irregulares
- Ritmo ventricular irregular
Evaluaciones complementarias:
- Ecocardiograma transtorácico: Evalúa función ventricular, tamaño auricular y valvulopatías
- Ecocardiograma transesofágico: Útil para descartar trombos antes de cardioversión
- Monitorización Holter: Indicado si hay sospecha de FA intermitente
🩺 Manejo terapéutico
1. Control de frecuencia
Objetivo: mantener la frecuencia cardíaca <110 lpm (objetivo laxo) o <80 lpm si sintomático.
Fármacos más usados:
- Betabloqueadores: Metoprolol, bisoprolol
- Calcioantagonistas no DHP: Diltiazem, verapamilo
- Digoxina: En pacientes con disfunción ventricular o en reposo
2. Control de ritmo
Indicado en pacientes jóvenes, sintomáticos o con FA de <48 h.
Opciones:
- Cardioversión eléctrica sincronizada
- Cardioversión farmacológica: Amiodarona, propafenona (con menor éxito en FA persistente)
⚠ Si la FA dura >48 h y el paciente no está anticoagulado, es necesaria una anticoagulación por al menos 3 semanas antes de cardioversión o realizar un ecocardiograma transesofágico para descartar trombos.
3. Anticoagulación oral
✔ Evaluación del riesgo tromboembólico: CHA₂DS₂-VASc
Escala que estima el riesgo de EVC en FA no valvular:
| Factor | Puntos |
|---|---|
| Insuficiencia cardíaca o disfunción VI | 1 |
| Hipertensión arterial | 1 |
| Edad ≥75 años | 2 |
| Diabetes mellitus | 1 |
| EVC/AIT/embolismo previo | 2 |
| Enfermedad vascular (IAM, arteriopatía periférica) | 1 |
| Edad 65–74 años | 1 |
| Sexo femenino | 1 |
- ≥2 en hombres o ≥3 en mujeres → Anticoagulación indicada.
⚠ Evaluación del riesgo de sangrado: HAS-BLED
Escala que valora el riesgo de hemorragia mayor:
| Factor | Puntos |
|---|---|
| Hipertensión sistólica >160 mmHg | 1 |
| Función renal/hepática alterada | 1 cada una |
| Historia de EVC | 1 |
| Historia de sangrado o predisposición | 1 |
| INR lábil (si usa AVK) | 1 |
| Edad >65 años | 1 |
| Consumo de fármacos/alcohol | 1 cada uno |
- ≥3 puntos: Riesgo alto. No contraindica anticoagulación, pero sí requiere vigilancia y corrección de factores modificables.
💊 Anticoagulantes orales directos (DOACs)
| Fármaco | Dosis estándar | Ajuste |
|---|---|---|
| Apixabán | 5 mg c/12 h | 2.5 mg si ≥2 de: ≥80 años, Cr ≥1.5, peso ≤60 kg |
| Rivaroxabán | 20 mg/día con alimentos | 15 mg si ClCr 15–49 ml/min |
| Dabigatrán | 150 mg c/12 h | 110 mg si ≥75 años o riesgo hemorrágico alto |
💎 Perlas clínicas
- La miocardiopatía inducida por taquicardia es reversible con control de frecuencia.
- Siempre buscar hipertiroidismo, valvulopatía mitral o hipoxia como causas subyacentes.
- No todas las FA requieren cardioversión inmediata: la estabilidad hemodinámica y el tiempo de evolución guían la estrategia.
- Los DOACs han demostrado ser superiores o no inferiores a warfarina en prevención de EVC y sangrado.
- El uso rutinario de escalas validadas mejora la toma de decisiones y el pronóstico.
✅ Conclusión
La fibrilación auricular es una entidad compleja pero tratable. Su abordaje debe ser individualizado, empleando herramientas clínicas como CHA₂DS₂-VASc y HAS-BLED, con énfasis en la anticoagulación y el control sintomático. La elección entre control de ritmo o frecuencia depende del contexto clínico, duración del cuadro y preferencias del paciente. El seguimiento a largo plazo es crucial para mejorar la calidad de vida y reducir eventos adversos.
📚 Referencias
- Hindricks G, et al. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation. Eur Heart J. 2021;42(5):373–498.
- January CT, et al. 2023 ACC/AHA/HRS Guideline for the Management of Patients With Atrial Fibrillation. Circulation. 2023;147:e154–e258.
- Chao TF, et al. 2021 Focused Update of the 2019 AHA/ACC/HRS AF Guidelines. J Am Coll Cardiol. 2021;78:860–893.


