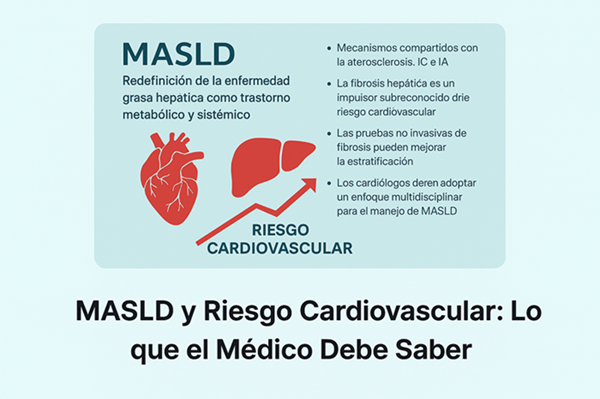
La enfermedad hepática por depósito de grasa asociada a disfunción metabólica (MASLD) ha reemplazado al término NAFLD, consolidándose como un trastorno metabólico y sistémico. Su relevancia clínica no se limita al hígado: se ha establecido como un determinante independiente de riesgo cardiovascular.
MASLD: más allá del hígado
MASLD refleja un proceso multisistémico en el que convergen:
- Resistencia a la insulina
- Inflamación crónica
- Estrés oxidativo
- Dislipidemia aterogénica
Estos mecanismos impactan tanto en el daño hepático (esteatosis, fibrosis, MASH) como en la enfermedad cardiovascular (aterosclerosis, arritmias, insuficiencia cardiaca).
Fibrosis hepática: un marcador olvidado en cardiología
El grado de fibrosis hepática es el principal predictor de mortalidad hepática, pero también se asocia fuertemente con:
- Aterosclerosis subclínica
- Eventos cardiovasculares mayores
- Mortalidad global
Herramientas no invasivas como FIB-4, elastografía y el NAFLD Fibrosis Score están ganando terreno como marcadores de estratificación de riesgo cardiometabólico, aunque aún no se integran en modelos como SCORE2 o ASCVD.
Manifestaciones cardiovasculares asociadas
- Cardiopatía isquémica e infarto
- Arritmias: la fibrilación auricular es más frecuente y con mayor recurrencia tras ablación cuando existe fibrosis hepática
- Insuficiencia cardiaca con fracción de eyección preservada (HFpEF): MASLD casi triplica el riesgo, mediado por grasa epicárdica y remodelado inflamatorio
Enfoque terapéutico
1. Estilo de vida
- Pérdida de peso del 3–10 %
- Dieta mediterránea
- Ejercicio ≥300 min/semana
2. Fármacos con beneficios duales
- GLP-1 agonistas (liraglutida, semaglutida, tirzepatida)
- SGLT2 inhibidores
- Estatinas (seguras y subutilizadas en MASLD)
- Pioglitazona (con limitaciones por efectos adversos)
3. Nuevas terapias en investigación
- Resmetirom (agonista selectivo THR-β)
- Lanifibranor (agonista pan-PPAR)
Implicaciones clínicas
- MASLD debe ser reconocido por cardiólogos e internistas como un factor de riesgo modificable.
- La integración de pruebas de fibrosis hepática en la práctica cardiovascular puede mejorar la estratificación y pronóstico.
- El abordaje multidisciplinario (cardiología, hepatología, endocrinología) es fundamental.
Conclusiones
MASLD no es solo una enfermedad hepática: es una entidad cardiometabólica con impacto directo en mortalidad cardiovascular. La identificación temprana, el uso de biomarcadores de fibrosis y la aplicación de estrategias terapéuticas con beneficios duales representan el nuevo estándar de atención.
Referencia principal
Ratti C, Malaguti M, D’Aniello E, Bellasi A, Sanna G. Understanding MASLD — from molecular pathogenesis to cardiovascular risk: A concise review for the clinical cardiologist. Atherosclerosis. 2025;409:120495. https://doi.org/10.1016/j.atherosclerosis.2025.120495
Enlaces externos recomendados
- EASL–EASD–EASO Clinical Practice Guidelines on MASLD (2024)
- AASLD – MASLD Nomenclature Update (2023)
- Lancet Gastroenterology & Hepatology – NAFLD y Riesgo Cardiovascular




