El pénfigo es un conjunto de dermatosis autoinmunes potencialmente graves caracterizadas por la formación de ampollas intraepidérmicas y erosiones en piel y/o mucosas. Su diagnóstico y tratamiento precoz son fundamentales para prevenir complicaciones severas y mejorar la calidad de vida del paciente.
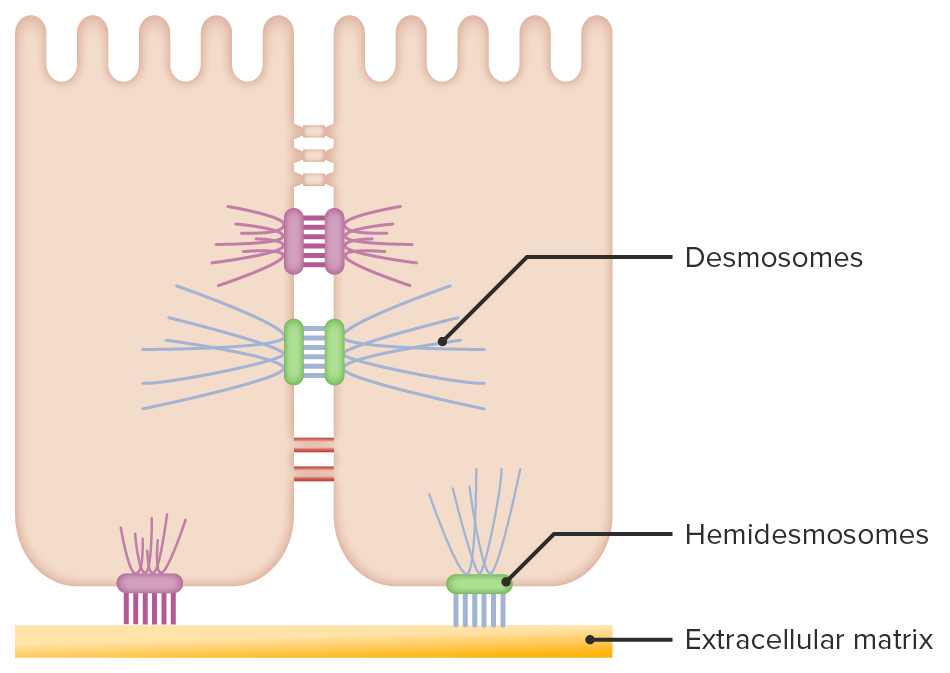
Etiopatogenia
El mecanismo central en el pénfigo implica la producción de autoanticuerpos patogénicos IgG, predominantemente del subtipo IgG4, dirigidos contra las desmogleínas 1 y 3 (Dsg1 y Dsg3), glucoproteínas transmembrana que forman parte de los desmosomas, esenciales para la adhesión intercelular de los queratinocitos.
- Pénfigo vulgar (PV): anticuerpos dirigidos contra Dsg3, localizada principalmente en mucosas; en formas mucocutáneas hay reactividad cruzada con Dsg1.
- Pénfigo foliáceo (PF): anticuerpos contra Dsg1, predominante en la epidermis superficial, sin afectación mucosa.
- Pénfigo paraneoplásico (PNP): autoanticuerpos contra múltiples antígenos del complejo de la plakinina (envoplaquina, periplaquina, desmoplaquina, BP230) y Dsg3.
Mecanismos celulares y moleculares
- Interferencia directa con la adhesión de los desmosomas.
- Activación de señalización intracelular aberrante (p38 MAPK, Src, c-Myc).
- Disminución de la expresión de desmogleínas por mecanismos no dependientes de autoanticuerpos.
- Inducción de apoptosis y disrupción citoesquelética.
- Activación de células T auxiliares específicas (Th2, Th17) y participación de células B de memoria.
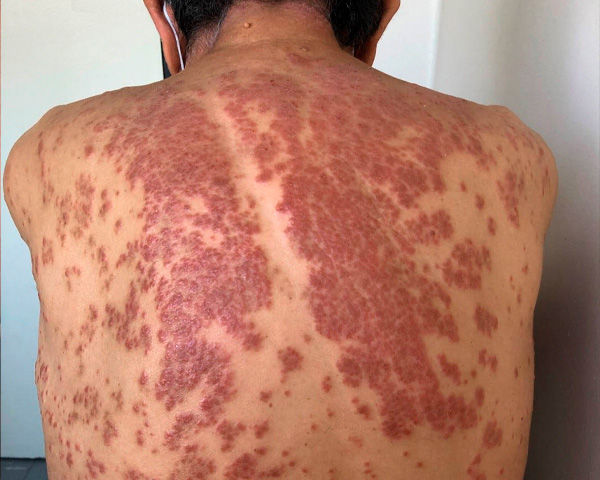
Presentación clínica
| Tipo de pénfigo | Manifestaciones clave | Antígeno diana principal |
|---|---|---|
| Vulgar | Erosiones orales dolorosas, ampollas flácidas, signo de Nikolsky positivo | Dsg3 ± Dsg1 |
| Foliáceo | Escamas costrosas, afectación seborreica, ausencia de lesiones mucosas | Dsg1 |
| Paraneoplásico | Estomatitis erosiva severa, polimorfismo cutáneo, bronquiolitis obliterante | Envoplaquina, Dsg3, desmoplaquina |
| IgA | Pústulas subcórneas, distribución anular o circinada, respuesta a dapsona | IgA anti-Dsg1 o antígenos desmosomales |
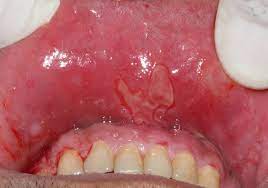
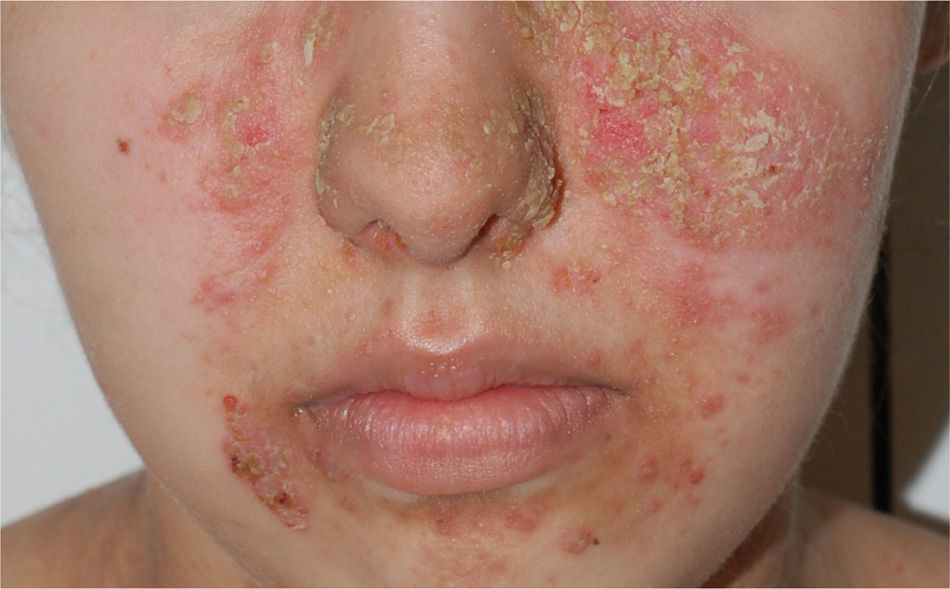
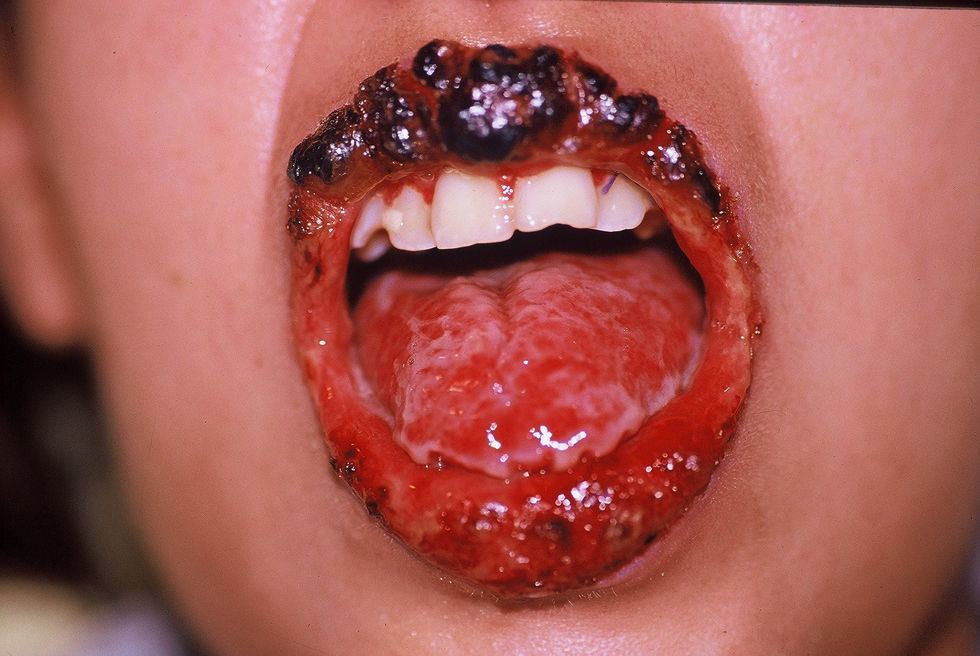
Diagnóstico
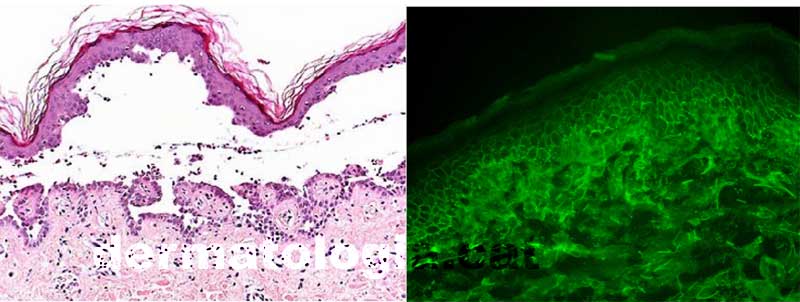
1. Biopsia de piel/mucosa
- Hematoxilina-eosina: acantólisis suprabasal en PV, subcorneada en PF.
- En PNP: necrosis queratinocítica, patrón liquenoide o interface dermatitis.
2. Inmunofluorescencia directa (IFD)
- Patrón intercelular “en red de panal” de IgG y C3 en epidermis.
3. Inmunofluorescencia indirecta (IFI)
- Detecta anticuerpos circulantes en suero del paciente. El título se correlaciona con la actividad clínica.
4. ELISA específica
- Detecta IgG contra Dsg1 y Dsg3.
- Sensibilidad y especificidad >95% para PV y PF.
5. Inmunoblot e inmunoprecipitación
- En pénfigo paraneoplásico, permite identificar reactividad múltiple.
Diagnóstico diferencial
- Penfigoide ampolloso: ampollas tensas subepidérmicas, IgG lineal en unión dermoepidérmica.
- Dermatitis herpetiforme: pápulas pruriginosas agrupadas, IgA en papilas dérmicas.
- Eritema multiforme / NET: necrosis epidérmica difusa sin autoanticuerpos.
- Lupus eritematoso cutáneo ampollar.
- Estomatitis por herpes simple crónica.
Tratamiento
A. Terapia de primera línea
1. Corticoesteroides sistémicos
- Prednisona 1–1.5 mg/kg/día.
- Objetivo: controlar nueva formación de lesiones en 2-3 semanas.
2. Ahorradores de esteroides
- Azatioprina (2-3 mg/kg/día; genotipado TPMT recomendado).
- Micofenolato (1–2 g/día).
- Ciclofosfamida en casos refractarios o PNP.
B. Terapias dirigidas
Rituximab
- Anticuerpo monoclonal anti-CD20.
- Esquemas: linfoma (375 mg/m² semanal ×4) o artritis reumatoide (1 g días 0 y 14).
- Alta tasa de remisión completa (80–90%).
- Puede inducir hipogammaglobulinemia y riesgo de infecciones severas.
IVIG
- 2 g/kg/ciclo en 3–5 días.
- Seguro, adyuvante útil en recaídas.
Plasmaféresis / Inmunoadsorción
- Útil en enfermedad refractaria y crisis severas.
- Requiere combinación con inmunosupresores para evitar rebote.
Otros biológicos emergentes
- Belimumab (anti-BAFF), ibrutinib (inhibidor de tirosina quinasa de Bruton), tildrakizumab (anti-IL-23).
- En estudio: CAR-T contra células B patológicas (fase preclínica).
C. Tratamiento tópico y soporte
- Corticoides tópicos de alta potencia.
- Antisépticos orales (clorhexidina, peróxido de hidrógeno).
- Analgesia, nutrición enteral si hay estomatitis severa.
- Profilaxis contra Pneumocystis jirovecii (TMP-SMX) si inmunosupresión prolongada.
Seguimiento
- Monitoreo clínico mensual durante la fase activa.
- Serología (anti-Dsg1/Dsg3) útil para seguimiento de actividad.
- Vigilancia de toxicidad por inmunosupresores (hemograma, función hepática, renal).
- Tamizaje anual para neoplasias en casos sospechosos de PNP.
- Evaluación odontológica y oftalmológica si hay compromiso mucoso severo.
Consideraciones especiales
- El embarazo puede exacerbar el pénfigo. Se prefiere prednisona a bajas dosis. Evitar ciclofosfamida.
- En pediatría, el pénfigo es excepcional. Manejo conservador.
- Evaluar riesgo de COVID-19 grave en pacientes con rituximab o hipogammaglobulinemia secundaria.
Bibliografía y enlaces
- Kasperkiewicz M, et al. Pemphigus. Nat Rev Dis Primers. 2017;3:17026. https://www.nature.com/articles/nrdp201726
- Hertl M, et al. S2k guidelines for the management of pemphigus. J Dtsch Dermatol Ges. 2020;18(5):516–527. https://pubmed.ncbi.nlm.nih.gov/32105319
- Ahmed AR, et al. Rituximab for treatment of pemphigus vulgaris: A 10-year follow-up. J Am Acad Dermatol. 2019;81(3):769-777. https://doi.org/10.1016/j.jaad.2019.05.057
- Amber KT, et al. Comparison of rituximab and mycophenolate mofetil as first-line therapy. Br J Dermatol. 2021;184(3):484–491.
- Mimouni D, et al. Differences between pemphigus vulgaris and pemphigus foliaceus. Clin Dermatol. 2001;19(6):725–732.
- Anhalt GJ, et al. Paraneoplastic pemphigus: An autoimmune mucocutaneous disease. Ann Intern Med. 1990;113(9):701–705.


