El síndrome de piel escaldada estafilocócica (SSSS, Staphylococcal Scalded Skin Syndrome) es una dermatosis aguda causada por toxinas exfoliativas producidas por Staphylococcus aureus. Esta enfermedad se caracteriza por eritema difuso, formación de ampollas superficiales y desprendimiento epidérmico, generando un aspecto cutáneo similar a una quemadura.
El síndrome afecta principalmente a lactantes y niños pequeños, aunque también puede presentarse en adultos con inmunosupresión o insuficiencia renal. Su reconocimiento temprano es fundamental, ya que el tratamiento oportuno reduce significativamente la morbilidad.
Epidemiología
El síndrome de piel escaldada estafilocócica ocurre predominantemente en la población pediátrica.
Factores asociados
- Edad menor de 5 años
- Inmadurez inmunológica
- Disminución en la depuración renal de toxinas
- Colonización por Staphylococcus aureus
En adultos es menos frecuente y suele asociarse a:
- Inmunosupresión
- Insuficiencia renal
- Enfermedades crónicas graves
Etiología
El agente causal es Staphylococcus aureus productor de toxinas exfoliativas A y B (ETA y ETB).
Estas toxinas actúan como proteasas serinas capaces de degradar proteínas de adhesión entre queratinocitos.
Sitios comunes de infección primaria
- Nasofaringe
- Ombligo en neonatos
- Conjuntiva
- Heridas cutáneas
- Infecciones respiratorias
Las toxinas pueden diseminarse por vía hematógena y actuar a distancia en la piel.
Fisiopatología
La fisiopatología del síndrome de piel escaldada estafilocócica se basa en la acción de las toxinas exfoliativas sobre la desmogleína 1, una proteína presente en los desmosomas epidérmicos.
Mecanismo
- Producción de toxinas exfoliativas por Staphylococcus aureus
- Unión a desmogleína 1
- Separación intraepidérmica en la capa granulosa
- Formación de ampollas superficiales
- Descamación epidérmica
Las mucosas generalmente no se afectan, ya que dependen principalmente de desmogleína 3.
Manifestaciones clínicas
Las manifestaciones clínicas suelen iniciar con síntomas sistémicos.
Inicio del cuadro
- Fiebre
- Irritabilidad
- Eritema cutáneo difuso
Evolución
Posteriormente aparecen:
- Ampollas flácidas superficiales
- Desprendimiento epidérmico
- Descamación extensa
Hallazgo característico
Signo de Nikolsky positivo
Este signo se produce cuando la epidermis se desprende al aplicar presión sobre la piel.
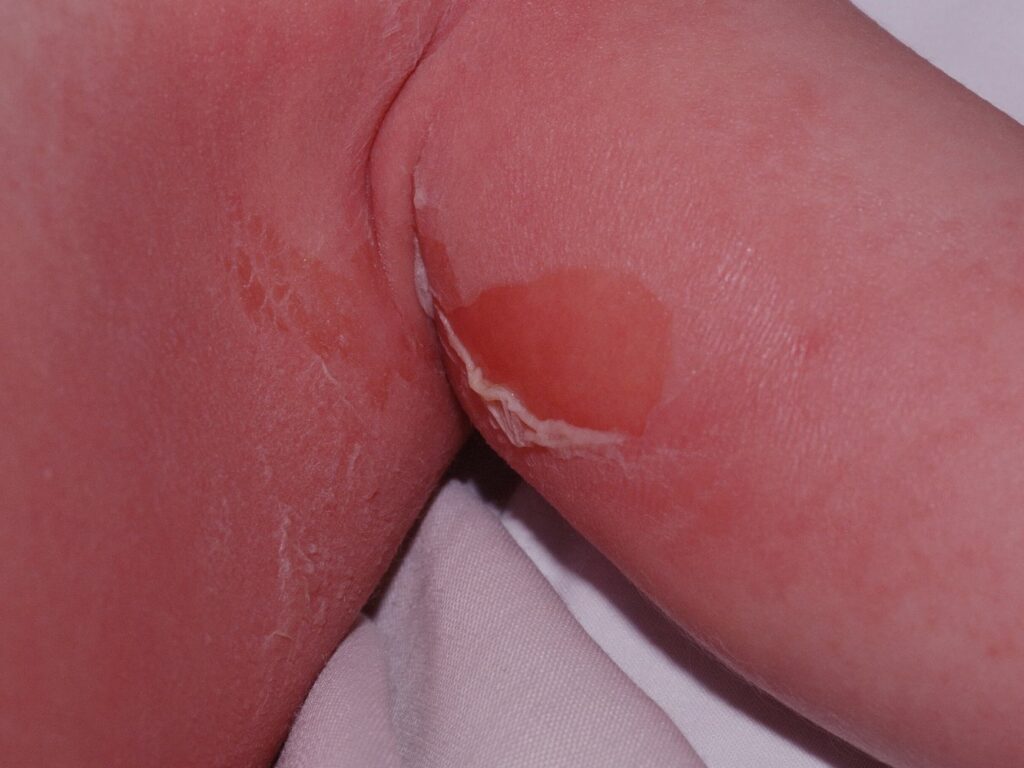
Se observa ampolla flácida superficial con desprendimiento epidérmico y eritema circundante en un pliegue cutáneo. Esta lesión es característica de la acción de las toxinas exfoliativas producidas por Staphylococcus aureus, las cuales provocan separación intraepidérmica a nivel del estrato granuloso por degradación de la desmogleína-1. Clínicamente se manifiesta con piel eritematosa, frágil y formación de ampollas que se rompen con facilidad, generando áreas de denudación cutánea similares a una quemadura.
Distribución de las lesiones
Las lesiones suelen iniciar en zonas específicas del cuerpo.
Sitios iniciales frecuentes
- Cara
- Cuello
- Pliegues cutáneos
- Región periorificial
Posteriormente la enfermedad se disemina rápidamente al resto del cuerpo, produciendo una apariencia similar a quemadura superficial.
Diagnóstico
El diagnóstico del síndrome de piel escaldada estafilocócica es principalmente clínico.
Estudios complementarios
Cultivo bacteriano
Permite identificar el foco primario de infección por Staphylococcus aureus.
Biopsia cutánea
Muestra:
- Separación intraepidérmica superficial
- Localizada en la capa granulosa
- Sin necrosis epidérmica profunda
Es importante recordar que el cultivo de las ampollas suele ser negativo, debido a que las lesiones son mediadas por toxinas.
Diagnóstico diferencial
El diagnóstico diferencial incluye otras dermatosis exfoliativas.
Principales diagnósticos diferenciales
- Síndrome de Stevens-Johnson
- Necrólisis epidérmica tóxica
- Impétigo ampolloso
- Quemaduras
- Otras enfermedades ampollares
Una característica clave es que SSSS no afecta mucosas, a diferencia de SJS y NET.
Tratamiento
El tratamiento suele requerir hospitalización, especialmente en niños.
Antibióticos antiestafilocócicos
- Oxacilina
- Nafcilina
- Cefazolina
Si se sospecha MRSA
- Vancomicina
- Linezolid
El tratamiento temprano mejora significativamente el pronóstico.
Medidas de soporte
Además de los antibióticos, el manejo incluye medidas de soporte.
Medidas importantes
- Hidratación adecuada
- Control del dolor
- Manejo cutáneo similar a quemaduras superficiales
- Prevención de infecciones secundarias
Pronóstico
El pronóstico depende de la edad y las comorbilidades.
Niños
- Mortalidad menor al 5% con tratamiento adecuado
Adultos
- Mortalidad mayor
- Asociada a inmunosupresión o insuficiencia renal
Complicaciones
- Sepsis
- Deshidratación
- Infecciones secundarias
Preguntas frecuentes
¿Qué bacteria causa el síndrome de piel escaldada estafilocócica?
La bacteria responsable es Staphylococcus aureus, que produce toxinas exfoliativas que dañan la epidermis.
¿Las mucosas se afectan?
No. A diferencia del síndrome de Stevens-Johnson, las mucosas generalmente no se afectan.
¿Cuál es el signo clínico característico?
El signo de Nikolsky positivo, que indica desprendimiento de la epidermis al aplicar presión.
Conclusión
El síndrome de piel escaldada estafilocócica es una dermatosis mediada por toxinas bacterianas que produce desprendimiento epidérmico superficial. Su reconocimiento clínico es esencial para iniciar tratamiento antibiótico temprano y prevenir complicaciones.
En la práctica clínica, diferenciar esta enfermedad de otras dermatosis exfoliativas graves como Stevens-Johnson y necrólisis epidérmica tóxica es fundamental para el manejo adecuado del paciente.
Referencias
Fitzpatrick’s Dermatology. 9th ed. McGraw-Hill.
Bolognia JL, Schaffer JV, Cerroni L. Dermatology. 4th ed. Elsevier.
Nelson Textbook of Pediatrics. 21st ed. Elsevier.
Handler MZ, Schwartz RA. Staphylococcal scalded skin syndrome: diagnosis and management. Journal of the American Academy of Dermatology.
Leung AKC, Barankin B, Leong KF. Staphylococcal-scalded skin syndrome: evaluation, diagnosis, and management. World Journal of Pediatrics.
Ladhani S. Staphylococcal scalded skin syndrome. Archives of Disease in Childhood.
Saleh HM et al. Staphylococcal Scalded Skin Syndrome. StatPearls Publishing.
Enlaces externos
Manual MSD – Síndrome estafilocócico de la piel escaldada
https://www.msdmanuals.com/es/professional/trastornos-dermatol%C3%B3gicos/infecciones-bacterianas-de-la-piel/s%C3%ADndrome-estafiloc%C3%B3cico-de-la-piel-escaldada (MSD Manuals)
Cleveland Clinic – Staphylococcal Scalded Skin Syndrome
https://my.clevelandclinic.org/health/diseases/staph-scalded-skin-syndrome (Cleveland Clinic)
MedlinePlus – Síndrome de la piel escaldada por estafilococos
https://medlineplus.gov/spanish/ency/article/001352.htm (MedlinePlus)
National Organization for Rare Disorders (NORD) – Staphylococcal Scalded Skin Syndrome
https://rarediseases.org/rare-diseases/staphylococcal-scalded-skin-syndrome/ (National Organization for Rare Disorders)
StatPearls / NCBI – Staphylococcal Scalded Skin Syndrome
https://www.ncbi.nlm.nih.gov/books/NBK448135/ (CENIBiotec)
Pediatric Dermatology Resource – SSSS overview
https://utahderm.med.utah.edu/diagnoses/staphylococcal-scalded-skin-syndrome/ (UtahDERM)
Artículos científicos recomendados
Brazel M. Staphylococcal Scalded Skin Syndrome and Bullous Impetigo. Medicina (2021). (MDPI)
Amagai M. Toxin in bullous impetigo and SSSS targets desmoglein-1. Nature Medicine. (CENIBiotec)
Hanakawa Y. Mechanisms of blister formation in SSSS. Journal of Clinical Investigation. (CENIBiotec)



