La tuberculosis pulmonar (TBP) sigue siendo una enfermedad infecciosa relevante a nivel global, especialmente en regiones como América Latina. En esta guía revisamos los aspectos clave para su diagnóstico, tratamiento y prevención, con base en guías actualizadas y evidencia científica.
📌 Introducción
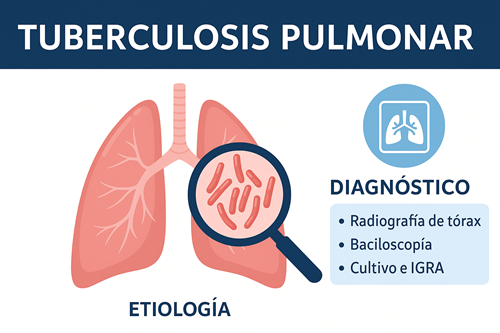
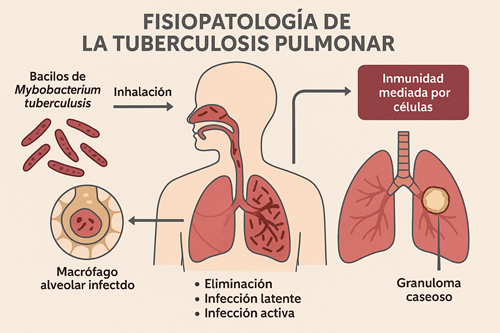
La tuberculosis pulmonar es causada por Mycobacterium tuberculosis, un bacilo ácido-alcohol resistente que se transmite por vía aérea. A pesar de los avances terapéuticos, continúa siendo una causa importante de morbilidad y mortalidad, particularmente en poblaciones vulnerables.
🧬 Fisiopatología
Una vez inhalado, M. tuberculosis alcanza los alvéolos pulmonares donde es fagocitado por macrófagos. La respuesta inmune mediada por linfocitos T (TH1) puede contener la infección (fase latente) o permitir su progresión a enfermedad activa.
El hallazgo histopatológico clásico es el granuloma caseoso, una estructura que encapsula al bacilo. En pacientes inmunocomprometidos, como aquellos con VIH, esta respuesta puede fallar, favoreciendo formas diseminadas y severas.
🩺 Manifestaciones Clínicas
Síntomas más comunes en TB pulmonar activa:
- Tos persistente (>2 semanas)
- Expectoración mucopurulenta o hemoptoica
- Fiebre vespertina
- Sudoración nocturna
- Pérdida de peso
- Fatiga y disnea progresiva
Exploración física:
- Estertores finos en vértices pulmonares
- Disminución de amplexión y amplexación
- En fases avanzadas: signos de insuficiencia respiratoria
🧪 Diagnóstico
1. Sospecha clínica
Todo paciente con tos crónica y factores de riesgo (contacto estrecho, inmunosupresión, desnutrición, diabetes, VIH) debe ser evaluado para tuberculosis.
2. Estudios de imagen
- Radiografía de tórax: infiltrados en lóbulos superiores, cavitaciones, adenopatías hiliares.
- Tomografía de tórax: mayor sensibilidad en casos tempranos o atípicos.
3. Baciloscopía
- Esputo seriado (3 muestras): tinción de Ziehl-Neelsen para detectar bacilos ácido-alcohol resistentes (BAAR).
- Menor sensibilidad en pacientes VIH positivos o con TB extrapulmonar.
4. Cultivo
- Medio de Löwenstein-Jensen o sistemas automatizados (e.g., BACTEC).
- Gold standard diagnóstico. Permite prueba de sensibilidad a fármacos.
5. Pruebas moleculares
- Xpert MTB/RIF: PCR rápida que detecta M. tuberculosis y resistencia a rifampicina.
- Útil en TB extrapulmonar, VIH, niños y sospecha de resistencia.
6. Pruebas inmunológicas para TB latente
- Prueba de tuberculina (PPD): limitada por falsos positivos en vacunados con BCG.
- IGRA (Interferón Gamma Release Assays):
- Mide la liberación de interferón gamma en respuesta a antígenos específicos.
- Mayor especificidad que PPD.
- Ejemplos: QuantiFERON-TB Gold, T-SPOT.TB.
- Útil en tamizaje de TB latente, especialmente en profesionales de la salud e inmunosuprimidos.
💊 Tratamiento
Esquema estándar para TB pulmonar sensible:
| Fase | Fármacos | Duración |
|---|---|---|
| Intensiva | Isoniazida + Rifampicina + Pirazinamida + Etambutol | 2 meses |
| Mantenimiento | Isoniazida + Rifampicina | 4 meses |
- Requiere supervisión directa (DOT)
- Adherencia estricta es fundamental para evitar recaídas y resistencia
TB multirresistente (MDR-TB):
- Requiere esquema individualizado con fármacos de segunda línea
- Duración: 18 a 24 meses
- Monitoreo estrecho por equipo especializado
🛡 Prevención y Control
- Vacuna BCG: aplicada al nacimiento en zonas endémicas. Previene formas graves (miliar, meníngea).
- Tamizaje en contactos: mediante PPD o IGRA.
- Medidas de aislamiento respiratorio: durante la fase contagiosa.
- Educación sanitaria: uso de mascarillas, ventilación y control de infecciones en hospitales.
📊 Consideraciones especiales
- Coinfección VIH-TB: mayor riesgo de formas extrapulmonares. Requiere inicio temprano de TARV.
- Diabetes mellitus: favorece la reactivación de TB latente.
- Terapias biológicas (anti-TNF): es obligatorio realizar tamizaje previo con PPD o IGRA.
- Niños y ancianos: pueden presentar síntomas inespecíficos y requerir mayor sospecha clínica.
🧠 Perlas clínicas
✅ En todo paciente con tos crónica, pérdida de peso y fiebre, la TB debe ser considerada.
✅ La baciloscopía puede ser negativa en hasta el 50% de los casos de TB activa.
✅ El tratamiento incompleto favorece la aparición de cepas multirresistentes.
✅ En pacientes inmunocomprometidos, las presentaciones pueden ser atípicas o extrapulmonares.
📚 Referencias clave
- Guía de Práctica Clínica para el Diagnóstico y Tratamiento de la Tuberculosis Pulmonar (IMSS, México)
- WHO Global Tuberculosis Report 2023
- CDC – Tuberculosis Clinical Guidelines (2024)
- UpToDate – Pulmonary Tuberculosis Overview
- PAHO/OPS – Estrategia Fin a la TB en las Américas
📝 Conclusión
La tuberculosis pulmonar representa un desafío diagnóstico y terapéutico, sobre todo en contextos con alta carga de enfermedad. La detección temprana, el tratamiento completo y las estrategias de prevención son pilares fundamentales en su control. Para el médico general y el especialista, estar actualizado es una herramienta clave en la lucha contra esta enfermedad aún vigente.



