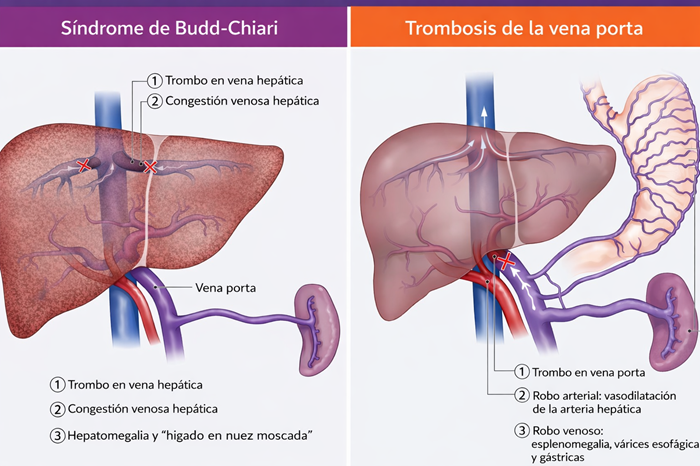
El síndrome de Budd-Chiari es una entidad poco frecuente pero potencialmente grave, caracterizada por la obstrucción del flujo venoso hepático, ya sea a nivel de las venas hepáticas o de la vena cava inferior. Esta alteración conduce a congestión hepática, hipertensión portal y, en casos avanzados, insuficiencia hepática.
Su reconocimiento oportuno es crucial, ya que el tratamiento temprano puede modificar significativamente el pronóstico.
Puede presentarse de forma:
- Aguda
- Subaguda
- Crónica
Etiología del síndrome de Budd-Chiari
Causas primarias (trombóticas)
- Trastornos mieloproliferativos (principal causa)
- Mutación de factor V Leiden
- Deficiencia de proteína C o S
- Síndrome antifosfolípidos
Causas secundarias (compresión o invasión)
- Tumores hepáticos o renales
- Abscesos hepáticos
- Quistes hepáticos
- Compresión extrínseca de la vena cava inferior
Fisiopatología
La obstrucción del drenaje venoso hepático genera un incremento progresivo de la presión en las venas hepáticas y en el lecho sinusoidal, lo que condiciona congestión hepática. Este aumento de la presión produce dilatación de los sinusoides, disminución del flujo sanguíneo efectivo y alteración del gradiente de perfusión hepática. Como consecuencia, se desarrolla hipoxia hepatocelular, particularmente en la región centrolobulillar, donde el aporte de oxígeno es más vulnerable. La combinación de congestión venosa y reducción del flujo arterial efectivo favorece el daño hepatocelular, necrosis y activación de mecanismos inflamatorios.
Conforme el proceso persiste, se activan vías de fibrogénesis mediadas por células estrelladas hepáticas, lo que conduce a depósito de colágeno, remodelación del parénquima y progresión a fibrosis hepática e incluso cirrosis. De manera paralela, el aumento de la resistencia intrahepática contribuye al desarrollo de hipertensión portal y sus complicaciones. Como mecanismo compensatorio, puede observarse hipertrofia del lóbulo caudado, que drena directamente a la vena cava inferior, así como el desarrollo de circulación colateral para intentar restablecer el retorno venoso.
Manifestaciones clínicas
Forma aguda
- Dolor abdominal (hipocondrio derecho)
- Hepatomegalia dolorosa
- Ascitis rápida
- Insuficiencia hepática
Forma crónica
- Ascitis progresiva
- Esplenomegalia
- Varices esofágicas
- Datos de hipertensión portal
Diagnóstico
El diagnóstico se basa en la sospecha clínica y confirmación por imagen:
Estudios de imagen
- Ultrasonido Doppler (estudio inicial de elección)
- Tomografía computarizada (TC)
- Resonancia magnética (RM)
Hallazgos típicos:
- Ausencia de flujo en venas hepáticas
- Hipertrofia del lóbulo caudado
- Colaterales venosas
Estudios complementarios
- Pruebas de función hepática
- Estudios de trombofilia
- Biopsia hepática (en casos seleccionados)
Tratamiento del síndrome de Budd-Chiari
El manejo es escalonado y depende de la severidad:
1. Tratamiento médico
- Anticoagulación (base del tratamiento)
- Manejo de ascitis (diuréticos, restricción de sodio)
2. Intervenciones radiológicas
- Angioplastia con o sin stent
- TIPS (derivación portosistémica intrahepática transyugular)
3. Tratamiento quirúrgico
- Shunts quirúrgicos
4. Trasplante hepático
- Indicado en insuficiencia hepática avanzada o falla del tratamiento
Pronóstico
El pronóstico ha mejorado significativamente con el manejo actual. Factores asociados a peor evolución incluyen:
- Insuficiencia hepática fulminante
- Ascitis refractaria
- Falta de respuesta a anticoagulación
Perlas clínicas
- 🔎 Sospechar en pacientes jóvenes con ascitis de causa no clara
- 🧬 Buscar siempre trastornos protrombóticos subyacentes
- 🖥️ El ultrasonido Doppler es la herramienta inicial clave
- ⚠️ La anticoagulación debe iniciarse incluso ante alta sospecha clínica
- 🫀 No confundir con congestión hepática secundaria a insuficiencia cardíaca
Preguntas frecuentes
¿El síndrome de Budd-Chiari siempre es trombótico?
No. Puede ser por trombosis o por compresión extrínseca de las venas hepáticas.
¿Se puede revertir?
En fases tempranas sí, especialmente con anticoagulación y tratamiento oportuno.
¿Todos los pacientes requieren trasplante?
No. Solo aquellos con falla hepática avanzada o refractaria.
Conclusión
El síndrome de Budd-Chiari es una causa importante de hipertensión portal no cirrótica. Su diagnóstico requiere un alto índice de sospecha y el tratamiento debe ser oportuno y escalonado. La identificación de la causa subyacente es fundamental para prevenir recurrencias.
Enlaces externos
- European Association for the Study of the Liver (EASL) – Vascular diseases of the liver:
https://easl.eu/publication/vascular-diseases-of-the-liver/ - American Association for the Study of Liver Diseases (AASLD) – Vascular disorders of the liver:
https://www.aasld.org - UpToDate – Budd-Chiari syndrome: Clinical manifestations and diagnosis:
https://www.uptodate.com - Radiopaedia – Budd-Chiari syndrome (imágenes y hallazgos radiológicos):
https://radiopaedia.org/articles/budd-chiari-syndrome - National Organization for Rare Disorders (NORD):
https://rarediseases.org/rare-diseases/budd-chiari-syndrome/
Referencias
- European Association for the Study of the Liver (EASL). EASL Clinical Practice Guidelines: Vascular diseases of the liver. Journal of Hepatology.
- DeLeve LD, Valla DC, Garcia-Tsao G. Vascular disorders of the liver. Hepatology.
- Garcia-Pagán JC, Hernández-Guerra M, Bosch J. Budd-Chiari syndrome. Lancet.
- Menon KV, Shah V, Kamath PS. The Budd-Chiari syndrome. New England Journal of Medicine.
- Ageno W, et al. Splanchnic vein thrombosis: current perspectives. Blood Reviews.



