La hipertensión portal es una complicación hemodinámica clave en pacientes con enfermedad hepática crónica, particularmente en aquellos con cirrosis. Se define como el aumento de la presión en el sistema venoso portal, lo que conduce a la formación de colaterales portosistémicas y múltiples complicaciones potencialmente mortales.
Su identificación oportuna permite implementar estrategias terapéuticas que disminuyen la morbimortalidad, especialmente en contextos de hemorragia digestiva y ascitis.
¿Qué es la hipertensión portal?
La hipertensión portal se define como un incremento del gradiente de presión venosa hepática (HVPG ≥ 5 mmHg), siendo clínicamente significativa cuando alcanza ≥ 10 mmHg.
A partir de este punto, aumentan los riesgos de complicaciones como várices esofágicas y ascitis.
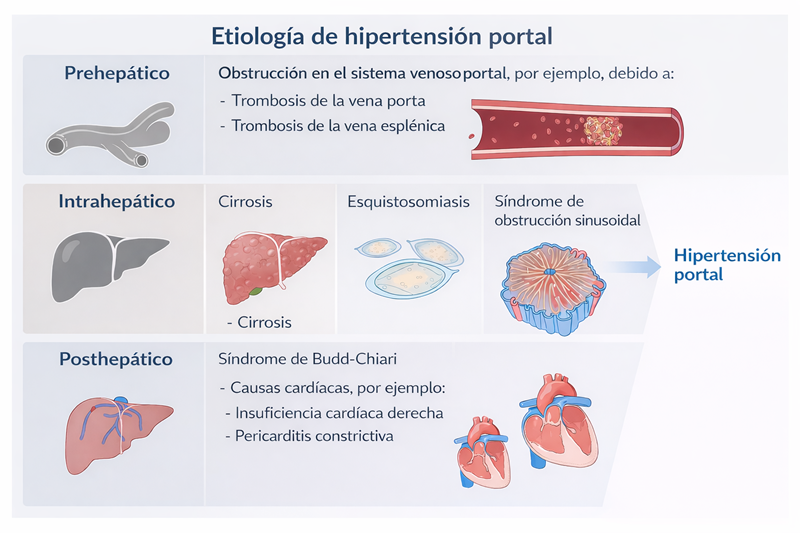
Clasificación de la hipertensión portal
Según su localización:
1. Prehepática
- Trombosis de la vena porta
- Compresión extrínseca
2. Intrahepática
- Presinusoidal: esquistosomiasis, fibrosis hepática
- Sinusoidal: cirrosis (la causa más frecuente)
- Postsinusoidal: enfermedad venooclusiva
3. Posthepática
- Síndrome de Budd-Chiari
- Insuficiencia cardiaca derecha
- Pericarditis constrictiva
Fisiopatología
La hipertensión portal resulta de dos mecanismos principales:
- Aumento de la resistencia intrahepática
- Fibrosis
- Distorsión arquitectónica
- Incremento del flujo portal
- Vasodilatación esplácnica mediada por óxido nítrico
Esto genera:
- Formación de colaterales portosistémicas
- Hiperdinamia circulatoria
- Activación neurohormonal (RAAS, SNS)
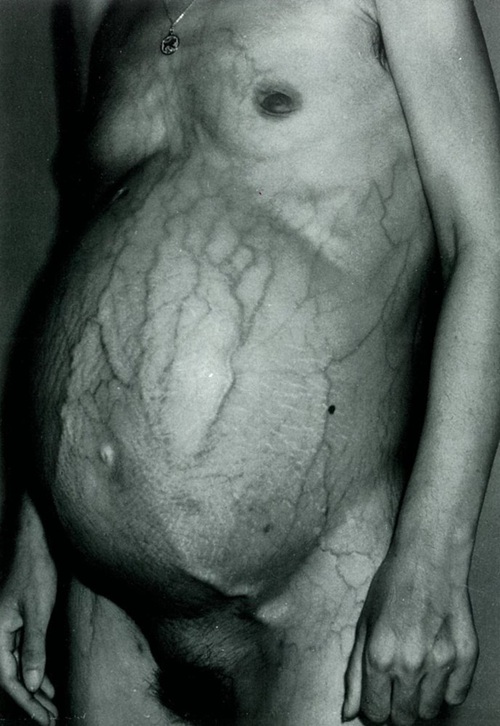
Manifestaciones clínicas
Principales complicaciones:
- Ascitis
- Várices esofágicas y gástricas
- Hemorragia digestiva alta
- Encefalopatía hepática
- Esplenomegalia e hiperesplenismo
Signos clínicos:
- Circulación colateral (cabeza de Medusa)
- Hepatomegalia o hígado pequeño (según etiología)
- Edema periférico
Diagnóstico
Métodos invasivos:
- Medición del HVPG (gold standard)
Métodos no invasivos:
- Ultrasonido Doppler portal
- Elastografía hepática
- Endoscopia digestiva alta (detección de várices)
Laboratorios:
- Perfil hepático
- Plaquetas (trombocitopenia indirecta por hiperesplenismo)
- INR y albúmina (función sintética)
Manejo clínico
1. Tratamiento de la causa
- Cirrosis (control etiológico: alcohol, hepatitis viral, NASH)
- Trombosis portal
2. Prevención de hemorragia por várices
Profilaxis primaria:
- Betabloqueadores no selectivos (propranolol, nadolol)
- Ligadura endoscópica
Profilaxis secundaria:
- Betabloqueadores + ligadura endoscópica
3. Manejo de complicaciones
Ascitis:
- Restricción de sodio
- Diuréticos (espironolactona + furosemida)
- Paracentesis evacuadora
Hemorragia variceal:
- Manejo urgente (ABC)
- Vasoconstrictores (octreótido, terlipresina)
- Ligadura endoscópica
- Antibióticos profilácticos
Encefalopatía hepática:
- Lactulosa
- Rifaximina
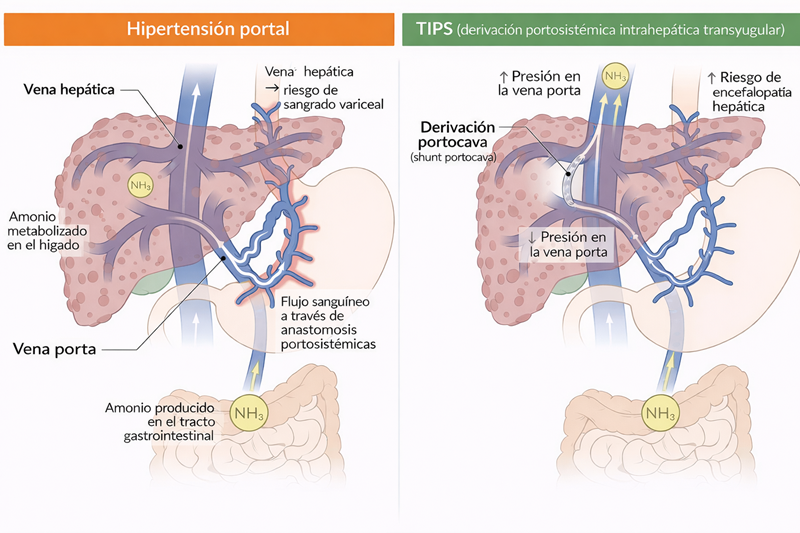
4. Terapias avanzadas
- TIPS (Derivación portosistémica intrahepática transyugular)
- Trasplante hepático (tratamiento definitivo)
Perlas clínicas
- La hipertensión portal clínicamente significativa inicia en HVPG ≥ 10 mmHg
- El riesgo de sangrado variceal aumenta significativamente con HVPG ≥ 12 mmHg
- La trombocitopenia puede ser el primer dato indirecto
- No todos los pacientes con cirrosis tienen várices al inicio
- El uso de betabloqueadores reduce mortalidad, no solo sangrado
Preguntas frecuentes
¿Cuál es la causa más común de hipertensión portal?
La cirrosis hepática.
¿Cómo se detectan las várices esofágicas?
Mediante endoscopia digestiva alta.
¿Cuándo considerar TIPS?
En sangrado refractario o ascitis resistente.
Conclusión
La hipertensión portal es un síndrome complejo con implicaciones clínicas graves. Su abordaje requiere una evaluación integral que incluya diagnóstico oportuno, prevención de complicaciones y tratamiento dirigido a la causa subyacente. El manejo multidisciplinario mejora significativamente el pronóstico del paciente.
Referencias y enlaces externos
- American Association for the Study of Liver Diseases (AASLD)
- https://www.aasld.org
- Guías clave sobre hipertensión portal y manejo de várices esofágicas.
- European Association for the Study of the Liver (EASL)
- https://easl.eu/publication/clinical-practice-guidelines-portal-hypertension/
- Guías clínicas actualizadas sobre hipertensión portal clínicamente significativa.
- National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK)
- https://www.niddk.nih.gov/health-information/liver-disease/portal-hypertension
- Información clara y basada en evidencia sobre fisiopatología y complicaciones.
- National Center for Biotechnology Information (NCBI / StatPearls)
- https://www.ncbi.nlm.nih.gov/books/NBK507718/
- Revisión clínica completa y detallada de hipertensión portal.
- Medscape
- https://emedicine.medscape.com/article/182098-overview
- Excelente resumen clínico con enfoque práctico.
- World Gastroenterology Organisation (WGO)
- https://www.worldgastroenterology.org/guidelines
- Guías globales, útiles para enfoque internacional.
- UpToDate
- https://www.uptodate.com
- Recurso clínico actualizado (requiere suscripción).
Referencias bibliográficas
- García-Tsao G, Bosch J. Management of Varices and Variceal Hemorrhage in Cirrhosis. N Engl J Med.
- Bosch J, Abraldes JG. Portal Hypertension: Pathophysiology and Diagnosis. Clin Liver Dis.
- De Franchis R. Baveno VII Consensus Workshop. J Hepatology.
- Harrison’s Principles of Internal Medicine, 21st Edition.
- Sleisenger and Fordtran’s Gastrointestinal and Liver Disease.



