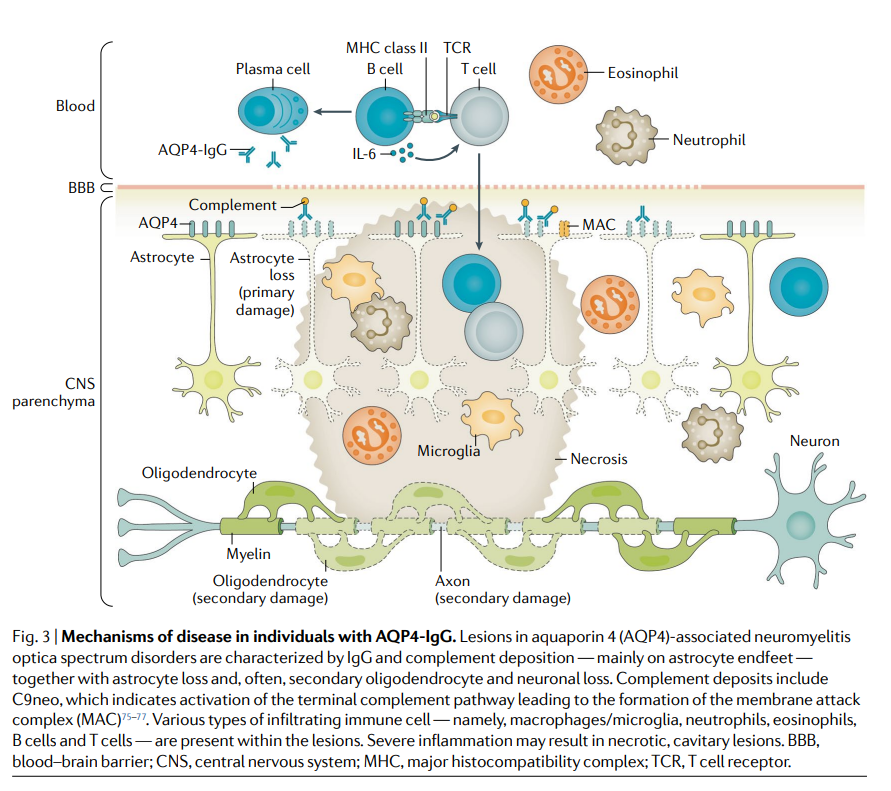
Neuromielitis óptica es un trastorno inflamatorio del sistema nervioso central caracterizados por una desmielinización severa mediada por el sistema inmunitario y daño axonal dirigido predominantemente en nervios ópticos y la médula espinal. También afecta al cerebro y al tronco encefálico
Trastornos del espectro de la neuromielitis óptica
Se puede distinguir de la esclerosis múltiple y otros trastornos inflamatorios del sistema nervioso central por la presencia del anticuerpo acuaporina-4 (AQP4) específico de neuromielitis óptica, que desempeña un papel directo en la patogénesis.
Epidemiología
En las mujeres es hasta 10 veces mayor que en los hombres.
La edad media de presenciatación es de 32 a 41 años, pero hay casos en niños y adultos mayores.
Características clínicas
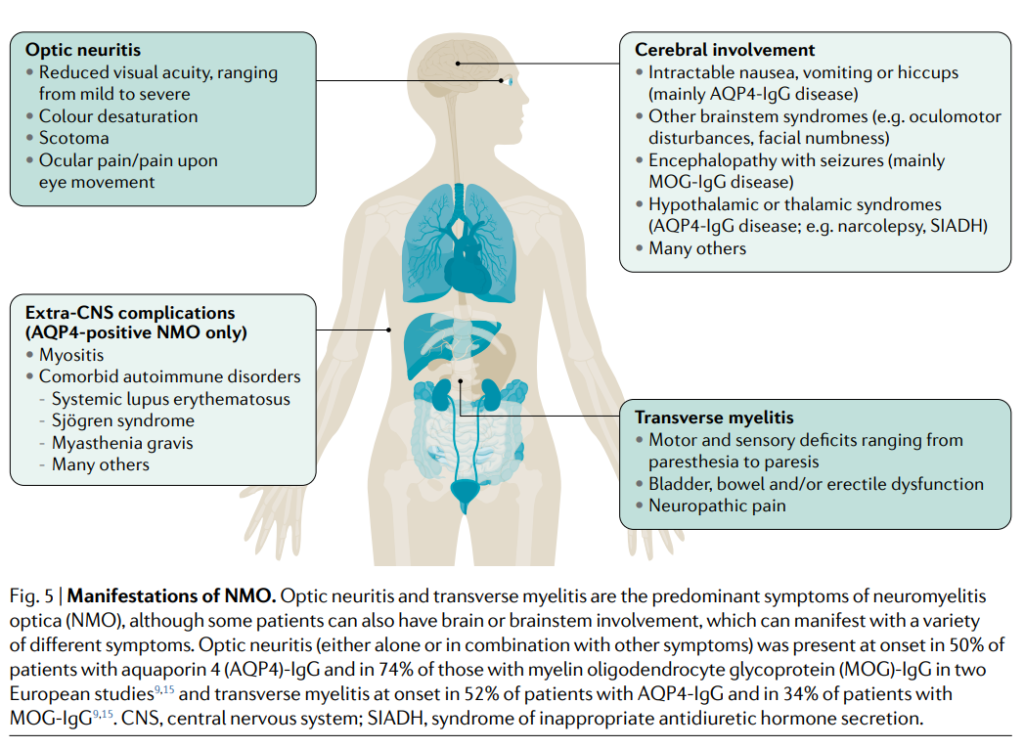
Las características distintivas incluyen ataques agudos caracterizados por neuritis óptica bilateral o rápidamente secuencial (que conduce a pérdida visual), mielitis transversa aguda (que a menudo causa debilidad en las extremidades y disfunción de la vejiga) y el síndrome de postrema del área (con hipo intratable o náuseas y vómitos).
Otros síntomas sugestivos incluyen episodios de somnolencia diurna excesiva o narcolepsia, síndrome de leucoencefalopatía posterior reversible, trastornos neuroendocrinos y (en niños) convulsiones.
Si bien ninguna característica clínica es específica de la enfermedad, algunas son altamente características.
Tiene un curso recurrente en el 90 por ciento o más de los casos.
Evaluación
Neuroimagen cerebral y de la médula espinal con resonancia magnética, determinación del estado de anticuerpos AQP4-IgG e inmunoglobulina G de glicoproteína de oligodendrocitos de mielina (MOG-IgG) y, a menudo, análisis del líquido cefalorraquídeo.
Diagnóstico
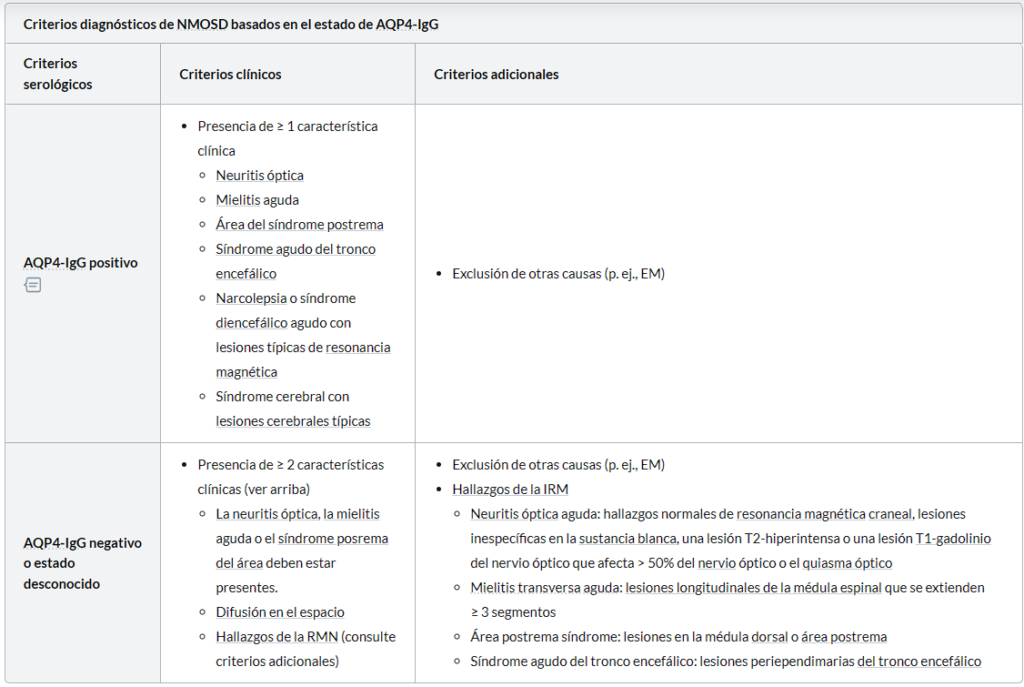
Los criterios diagnósticos requieren la presencia de al menos una característica clínica central (por ejemplo, neuritis óptica, mielitis aguda, síndrome de postrema de área), una prueba positiva para AQP4-IgG y la exclusión de diagnósticos alternativos.
Los criterios diagnósticos son más exigentes en el contexto del estado de anticuerpos AQP4-IgG negativo o desconocido. Las banderas rojas (es decir, hallazgos atípicos).
Diagnóstico diferencial
Debe distinguirse de la EM, que es el trastorno más común que probablemente cause desmielinización del sistema nervioso central, y de la enfermedad asociada a anticuerpos de glicoproteína oligodendrocitos de mielina (MOG).
Otras afecciones que deben considerarse en el diagnóstico diferencial incluyen lupus eritematoso sistémico, síndrome de Sjögren, enfermedad de neuro-Behçet, encefalomielitis diseminada aguda, tumores intratecales de la médula espinal, anomalías vasculares e infartos y neurosarcoidosis.
Curso clínico
La recuperación visual comienza en unas pocas semanas. La mayoría logra una visión de 20/40 o mejor al año. Cuando la visión se ve más gravemente afectada al inicio, un buen pronóstico es menos seguro.
Riesgo de esclerosis múltiple
En adultos, el 30 % de las personas desarrollarán esclerosis múltiple a los cinco años. El riesgo es mayor, 56 % en aquellos con dos o más lesiones típicas de la sustancia blanca en la resonancia magnética. Los niños más pequeños pueden ser menos propensos que los adultos a desarrollar EM.
Tratamiento agudo
Sugerimos el tratamiento con metilprednisolona intravenosa en adultos con pérdida de visión grave o dos o más lesiones de sustancia blanca en la resonancia magnética (grado 2A). El tratamiento se asocia con una recuperación más rápida de la visión y con un retraso en la aparición de la EM, pero no afecta la función visual a largo plazo.
Se recomienda no utilizar prednisona oral, que no afecta los resultados visuales a corto o largo plazo en la neuritis óptica aguda y puede estar asociada con un mayor riesgo de neuritis óptica recurrente (Grado 1B).
Terapia modificadora de la enfermedad para la esclerosis múltiple
Se considera que las personas con neuritis óptica aguda y dos o más lesiones de la sustancia blanca en la resonancia magnética cerebral tienen un síndrome clínicamente aislado que sugiere EM. Si se tolera el tratamiento, los beneficios potenciales, como lo demuestran los ensayos clínicos aleatorios, incluyen un intervalo más largo sin ataques, un número reducido de ataques desmielinizantes y un retraso en la discapacidad asociada a la EM.
Enlace interno
Neurología » Medical & Gabeents
Enlace externo

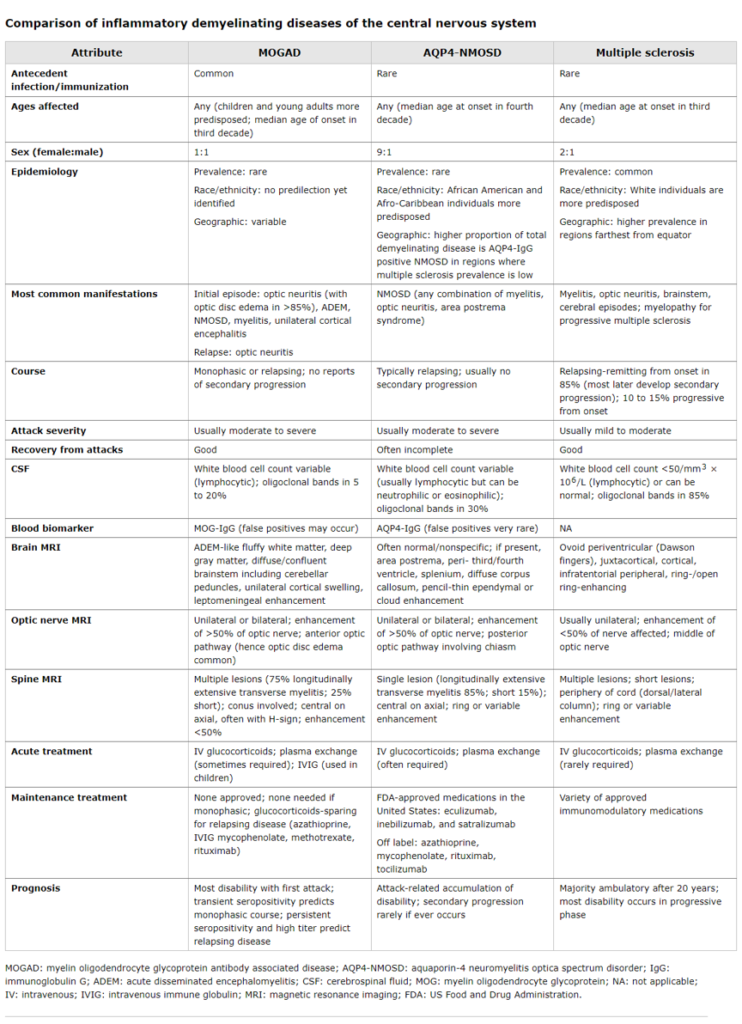




[…] Las consideraciones más comunes en el diagnóstico diferencial de MOGAD son la esclerosis múltiple y los trastornos del espectro de neuromielitis óptica acuaporina-4-IgG positiva (AQP4-IgG NMOSD). […]