El cáncer de esófago representa la sexta causa de muerte relacionada con cáncer y la octava neoplasia más común en el plano mundial.
Afecta a más de 450 000 personas en el mundo con un incremento rápido de su incidencia. El carcinoma epidermoide es el tipo histológico predominante en el mundo; sin embargo, Australia, Gran Bretaña, EUA y los países del occidente de Europa registran una mayor incidencia de adenocarcinoma.
La zona geográfica con mayor incidencia de cáncer esofágico es el llamado cinturón asiático compuesto por Turquía, el noreste de Irán, Kazajistán y el norte y centro de China con 10 casos de carcinoma epidermoide por 100 000 habitantes, con distribución similar entre hombres y mujeres.
En México, al igual que en otras partes del mundo, se ha experimentado un aumento significativo de la frecuencia del cáncer de esófago, en particular del adenocarcinoma, el cual se presenta con más frecuencia entre los 55 y 62 años, con predominio del género masculino.
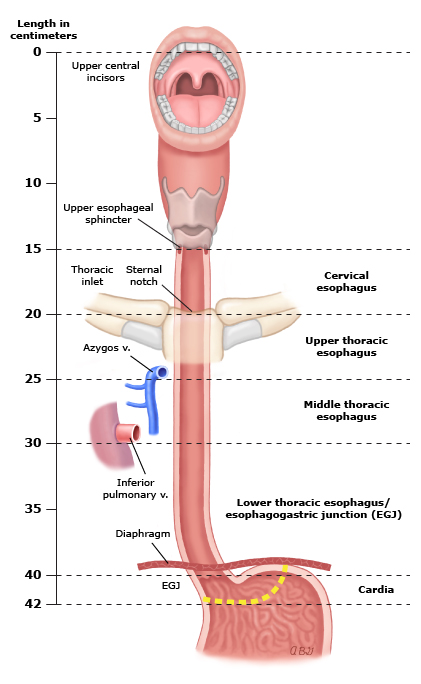
Anatomía del sitio primario del cáncer de esófago, incluidas las mediciones endoscópicas típicas de cada región medida a partir de los incisivos. Las medidas exactas dependen del tamaño corporal y la altura. Para los tumores de la EGJ y el cardias, la ubicación del sitio primario del cáncer (es decir, esófago, estómago) se define por el epicentro del cáncer.
Factores de riesgo
El principal factor de riesgo para el desarrollo del adenocarcinoma de esófago es la presencia de esófago de Barrett, una alteración preneoplásica que a su vez se relaciona con enfermedad por reflujo gastroesofágico.
Se ha descrito que la hernia hiatal, el género masculino, la edad avanzada, un índice de masa corporal elevado y el tiempo de evolución de los síntomas de reflujo tienen un nexo con el desarrollo de esófago de Barrett.
Los factores relacionados con progresión del esófago de Barrett al adenocarcinoma son el género masculino, hábito tabáquico, bajo consumo de frutas y vegetales, un aumento de la longitud del esófago de Barrett, antecedentes de radiación torácica, fármacos que relajan el esfínter esofágico inferior y antecedentes familiares de cáncer.
Por otra parte, el carcinoma epidermoide se encuentra relacionado con el consumo de tabaco y alcohol, mutación de enzimas que metabolizan el alcohol, acalasia, lesión esofágica por cáusticos, antecedentes de radiación torácica, bajo nivel socioeconómico, higiene oral deficiente, carencias nutricionales y queratodermia palmoplantar no epidermolítica.
Características topográficas y macroscópicas
El esófago se halla recubierto por células escamosas y el cáncer que se deriva de dichas células se conoce como carcinoma de células escamosas o epidermoide. Este tipo histológico puede desarrollarse en casi toda la extensión del esófago. Hasta 50 a 60% se presenta en el tercio medio, 33% en el tercio inferior y 10% en el tercio proximal. Desde el punto de vista macroscópico, las lesiones neoplásicas de tipo escamoso pueden ser de tipo plano, polipoide, exofítico, ulcerado o infiltrante.
El tipo de cáncer que se desarrolla a partir de células glandulares se denomina adenocarcinoma. Es conveniente señalar que este tipo de células no es casi nunca parte del revestimiento interno del esófago; por lo tanto, antes de que se desarrolle un adenocarcinoma se requiere la presencia de metaplasia intestinal (esófago de Barrett), del reflujo. En el plano macroscópico, las lesiones neoplásicas como el adenocarcinoma pueden ser de tipo plano, polipoide, ulcerado o infiltrante lo que ocurre de forma primordial en el tercio inferior del esófago como consecuencia.
Manifestaciones clínicas
En las etapas iniciales, el cáncer esofágico puede ser asintomático. Conforme avanza la enfermedad se presentan pérdida ponderal y disfagia progresiva (al principio sólo a sólidos y luego a líquidos y sólidos) como principales manifestaciones clínicas. En la mayor parte de las ocasiones, el diagnóstico se retrasa debido a que, al presentar disfagia, los pacientes limitan los alimentos que causan dicho síntoma antes de solicitar atención médica.
La odinofagia es un síntoma raro en el cáncer esofágico y las más de las veces indica la presencia de una lesión ulcerada. Otras manifestaciones menos comunes son la presencia de anemia ferropénica, adenopatías cervicales palpables o dolor torácico.
Estudios de gabinete
Hoy en día, los estudios de imagen se emplean como método de estadificación. Sin embargo, aún se solicita de manera sistemática una radiografía de tórax en la cual se pueden encontrar alteraciones inespecíficas, entre ellas neumonía por aspiración, esófago dilatado con niveles de líquido y aire (seudoacalasia), lesiones consistentes con metástasis en el parénquima pulmonar, derrame pleural o signos de fístula.
El esofagograma baritado puede tener utilidad en el diagnóstico del cáncer de esófago. Por este método se pueden identificar alteraciones tempranas en el revestimiento de la mucosa, como placas, lesiones polipoides, ulceradas e irregularidades focales inespecíficas. En lesiones avanzadas se pueden identificar tumoraciones y estenosis de distintos calibres. En la actualidad y debido a la disponibilidad de la endoscopia, este tipo de estudio de imagen se usa con menos frecuencia; no obstante, pueden ser muy útiles cuando se sospecha una fístula esofagorrespiratoria.
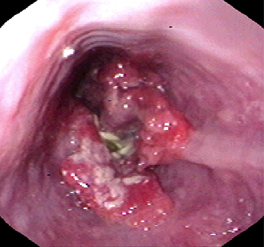
Masa esofágica maligna ulcerante en el esófago distal observada en la endoscopia.
Debe solicitarse tomografía computarizada de tórax y abdomen. En ella se pueden demostrar engrosamiento e irregularidades de la pared esofágica, estenosis focales con dilatación proximal o masas intraluminales. Además, se pueden identificar signos de neumonía por aspiración, lesiones metastásicas, adenopatías o fístulas esofagorrespiratorias.
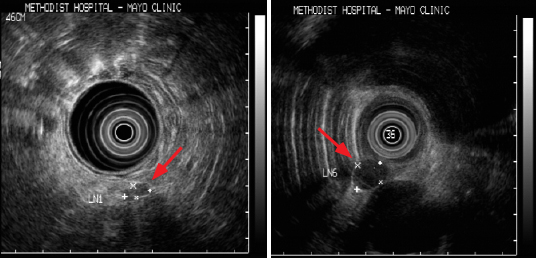
Imágenes endoscópicas de ultrasonido que muestran un ganglio linfático periesofágico benigno (panel izquierdo) y maligno (panel derecho) en un paciente con adenocarcinoma de esófago histológicamente probado. Las características del ganglio linfático benigno son su ecogenicidad mixta, borde irregular, forma alargada y ancho de <10 mm. En contraste, el ganglio linfático maligno es ecopobre, tiene un borde liso, tiene una forma redonda y mide >10 mm de ancho.
Diagnostico
El diagnóstico de certeza del cáncer esofágico se determina mediante la obtención de biopsias de una lesión macroscópica al realizar un estudio de endoscopia. Las características endoscópicas pueden variar, desde lesiones mucosas de apariencia normal (patrón submucoso infiltrante) hasta lesiones ulceradas, nodulares o tumoraciones bien definidas. Ciertas técnicas incrementan el rendimiento de las biopsias, tales como la toma de múltiples biopsias, el cepillado para citología y la aplicación de ultrasonido endoscópico. La técnica de biopsia sobre biopsia y el uso del ultrasonido endoscópico son en particular útiles en el contexto de lesiones con patrón submucoso infiltrante.
Una vez que se establece el diagnóstico mediante endoscopia con toma de biopsias es necesario estadificar la lesión, lo cual hace posible establecer el mejor abordaje terapéutico. El ultrasonido endoscópico es de particular utilidad en lesiones tempranas, ya que posibilita definir hasta qué capa esofágica se encuentra la invasión tumoral. La tomografía computarizada de tórax y abdomen sirve para establecer la presencia o ausencia de adenomegalias o metástasis a distancia. Con base en todas estas variables es posible precisar un estadio de la enfermedad mediante la clasificación TNM (T, tumor primario; N, nódulo; M, metástasis a distancia).
Tratamiento
Para el abordaje del cáncer de esófago se requiere un tratamiento multidisciplinario que incluya a expertos en endoscopia, cirugía, radioterapia y oncología médica y, cuando sea el caso, también especialistas en cuidados paliativos.
Hoy en día se cuenta con la posibilidad de instituir tratamiento endoscópico para tumores que sólo comprometen la mucosa (T1a), dado que la posibilidad de que estas lesiones presenten invasión ganglionar es muy baja.
Existen dos modalidades endoscópicas con capacidad curativa: la resección y la ablación. La resección tiene la ventaja de que puede resecar grandes volúmenes de tejido para enviar a patología y realizar una adecuada estadificación, con la consecución de una tasa de erradicación de neoplasias T1a de 91 a 98%. Los mejores resultados curativos se consiguen en lesiones no ulceradas, nodulares y menores de 20 mm de diámetro. La complicación más frecuente es la hemorragia, la cual se presenta hasta en el 10% de los casos. La perforación y la estenosis se presentan en menos del 3%.
La ablación puede practicarse con terapia fotodinámica, ablación con radiofrecuencia o crioterapia; dichos métodos pueden aplicarse como monoterapia o de manera conjunta. Mediante estas técnicas se logra la erradicación de lesiones T1a con una tasa de recurrencia de 18%.
La ablación con radiofrecuencia es la técnica más utilizada por tener una menor tasa de complicaciones y lograr una preservación mayor de la función esofágica. Sin embargo, tiene la limitante, muy importante en el contexto de las lesiones neoplásicas, de que no recoge material para estudio histopatológico y estadificación.
El tratamiento quirúrgico es la norma de tratamiento para las lesiones localizadas no superficiales. Según lo establecido en las guías de la National Comprehensive Cancer Network (NCCN), la cirugía sólo puede considerarse en pacientes con T1a, T1b y T2 sin la presencia de adenomegalias o metástasis a distancia.
A los pacientes aptos para tratamiento quirúrgico se les practica esofagectomía y los resultados no sólo dependen del estadio de la enfermedad, las comorbilidades y el estado funcional del paciente, sino también de la experiencia del equipo quirúrgico y el número de pacientes que se intervengan en el centro hospitalario. La esofagectomía registra una morbilidad elevada en el perioperatorio (40 a 50%) y de igual forma una mortalidad alta (3 a 13%). La mortalidad puede ascender a 20% en centros con un bajo número de dichos procedimientos quirúrgicos (< 5 esofagectomías al año). La sobrevida de los pacientes sometidos a esta intervención quirúrgica no se ha modificado en los últimos 15 años; la sobrevida a cinco años es de 30.5%. Si la intervención quirúrgica se efectúa en la etapa I, la sobrevida a cinco años asciende a 53 a 77%.
Radioterapia y quimioterapia
Se ha establecido que la combinación de quimioterapia y radioterapia neoadyuvante (antes de la intervención quirúrgica) aumenta la supervivencia, más que cada una por sí sola, de 24 a 49.4 meses. Este beneficio es independiente del tipo histológico. Los fármacos utilizados para quimioterapia son cisplatino o mitomicina y 5-fluorouracilo.
No se ha demostrado beneficio de la quimioterapia y radioterapia adyuvante (después de la cirugía). En cambio, en los pacientes que recibieron ambas formas antes de la intervención quirúrgica se obtiene una reducción de la mortalidad absoluta de 7%. Por desgracia existe un aumento de la toxicidad hasta de 17%.
Cuidados paliativos
Puesto que la disfagia es el síntoma más frecuente en los pacientes con cáncer de esófago, la colocación de prótesis esofágicas por vía endoscópica, que permite restablecer la luz esofágico y aliviar la disfagia, es uno de los métodos paliativos más usados.
Existen varios tipos de prótesis esofágicas: prótesis plásticas y prótesis metálicas autoexpandibles, las cuales pueden ser descubiertas, parcialmente cubiertas o del todo cubiertas. La selección del tipo de prótesis se lleva a cabo con base en la disponibilidad, el costo y las características individuales de cada paciente. Las prótesis metálicas parcial o totalmente cubiertas son de especial utilidad en el contexto de fístulas traqueoesofágicas, con una tasa de cierre del orificio fistuloso mayor de 86%. En algunos casos puede emplearse la radioterapia paliativa (hemostática) en pacientes con hemorragia recurrente.
Prevención
En los países con alta incidencia de cáncer esofágico epidermoide, como los asiáticos, el tamizaje con endoscopia más cromoendoscopia mediante soluciones de Lugol tiene una sensibilidad y especificidad > 90% para la detección de lesiones premalignas o malignas, lo que permite detectar lesiones tempranas y aumentar la sobrevida a cinco años a más de 86%.
La edad inicial para el inicio de la detección es de 50 años en países subdesarrollados y de 40 años con intervalo de 10 años en pacientes con mejores sistemas de salud.
En el mundo occidental, el esófago de Barrett se considera el principal factor de riesgo para el desarrollo de adenocarcinoma de esófago, por lo que se han establecido guías para el seguimiento endoscópico de pacientes con esófago de Barrett que permitan detectar la aparición de displasia oportunamente. Sin embargo, la tasa de progresión a displasia y adenocarcinoma es muy baja (0.2 a 2.9%), por lo que algunos autores recomiendan realizar seguimiento sólo en aquellos pacientes que tienen múltiples factores de riesgo, como enfermedad por reflujo crónica, ≥ 50 años, sexo masculino, raza blanca, hernia hiatal, índice de masa corporal elevado, distribución de la grasa abdominal, consumo de tabaco y reflujo nocturno.
Enlace interno
Esófago de Barret | Metaplasia » Medical & Gabeents
Enlace externo