Definiciones
Trastornos hipertensivos mayores del embarazo: En una paciente embarazada hipertensa, los cuatro trastornos hipertensivos principales relacionados con el embarazo son: Preeclampsia, hipertensión crónica, preeclampsia superpuesta a la hipertensión crónica e hipertensión gestacional.
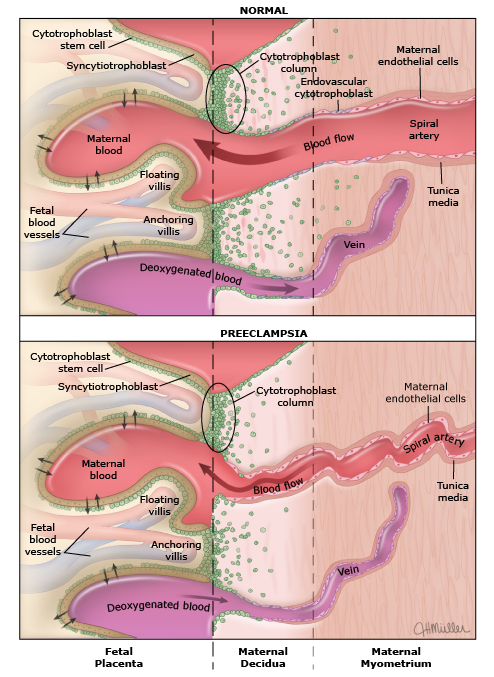
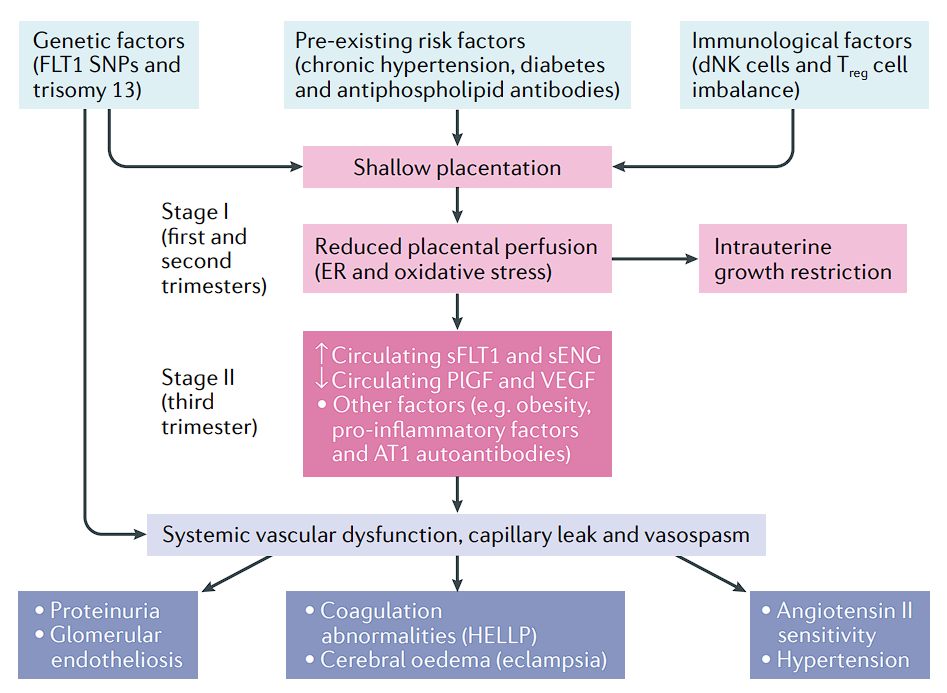
El intercambio de oxígeno, nutrientes y productos de desecho entre el feto y la madre depende de una perfusión placentaria adecuada por parte de los vasos maternos. En el desarrollo placentario normal, los citotrofoblastos invasivos de origen fetal invaden las arterias espirales maternas, transformándolas de vasos de resistencia de pequeño calibre a vasos de capacitancia de alto calibre capaces de proporcionar perfusión placentaria adecuada para sostener al feto en crecimiento. Durante el proceso de invasión vascular, los citotrofoblastos se diferencian de un fenotipo epitelial a un fenotipo endotelial, un proceso denominado "pseudovasculogénesis" o "mimetismo vascular" (panel superior). En la preeclampsia, los citotrofoblastos no adoptan un fenotipo endotelial invasivo. En cambio, la invasión de las arterias espirales es poco profunda, y siguen siendo vasos de resistencia de pequeño calibre (panel inferior).
Criterios diagnósticos para la preeclampsia
El diagnóstico de preeclampsia se basa en la nueva aparición de hipertensión y proteinuria o la nueva aparición de hipertensión y disfunción significativa de órganos con o sin proteinuria después de 20 semanas de gestación en una paciente previamente normotensa.
La hipertensión grave o los signos de disfunción significativa del órgano terminal caracterizan el extremo grave del espectro de la enfermedad.
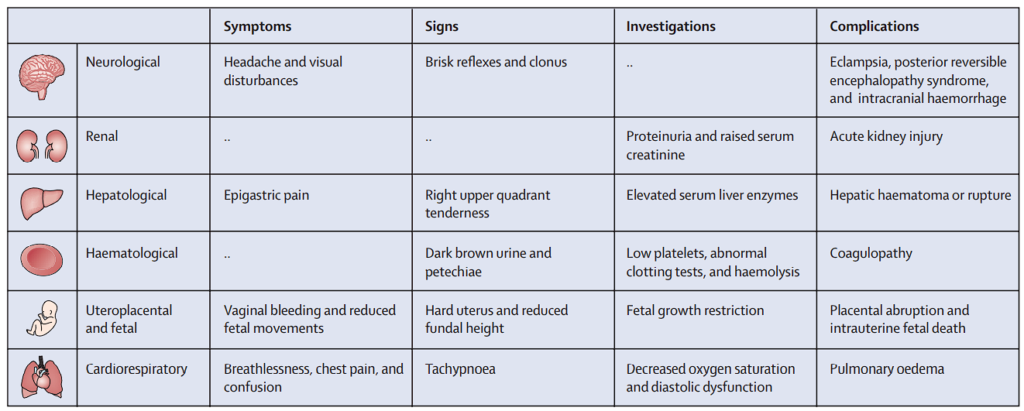
Preeclampsia con datos de severidad
- Hipertensión grave (PA sistólica ≥ 160 mm Hg o PA diastólica ≥ 110 mm Hg).
- Proteinuria, oliguria.
- Cefalea
- Alteraciones visuales (por ejemplo, fosfenos, escotoma)
- Dolor abdominal dolor epigástrico
- Edema pulmonar
- Alteraciones neurológicas (por ejemplo, alteración del estado mental, náuseas, vómitos, hiperreflexia, clonus)
Diagnóstico diferencial
Varios otros trastornos pueden manifestar algunos o muchos de los signos y síntomas de la preeclampsia. Las causas de la hipertensión incluyen hipertensión crónica, enfermedad renal crónica, feocromocitoma y uso/abstinencia de algunos medicamentos.
La hipertensión con trombocitopenia y/o transaminasas elevadas puede ser causada por hígado graso agudo del embarazo, microangiopatía trombótica, lupus eritematoso sistémico (LES) o síndrome antifosfolípido (SAF).
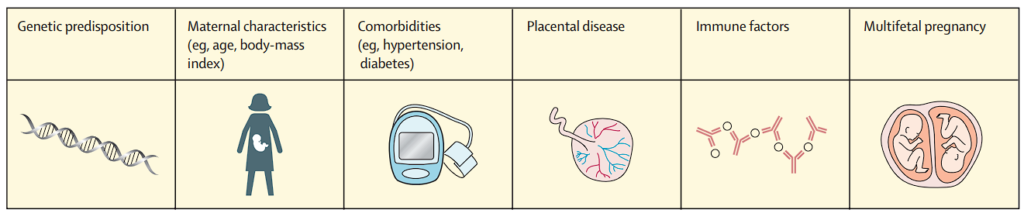
Factores de riesgo
En la primera visita prenatal, las pacientes deben ser evaluadas para determinar los factores de riesgo tradicionales de preeclampsia para identificar a las que tienen un alto riesgo de desarrollar la enfermedad.
Las pacientes con mayor riesgo son aquellas con antecedentes de preeclampsia, gestación múltiple, diabetes tipo 1 o tipo 2, hipertensión crónica, enfermedad renal crónica o enfermedad autoinmune con posibles complicaciones vasculares (APS, LES).
Los factores de riesgo moderados incluyen la nuliparidad, la obesidad y los antecedentes familiares de preeclampsia en una madre o hermana.
Uso de profilaxis con aspirina en dosis bajas para pacientes de alto riesgo
A las pacientes con alto riesgo de desarrollar preeclampsia se les ofrece terapia con aspirina en dosis bajas a partir del segundo trimestre y hasta el nacimiento para reducir el riesgo de desarrollar preeclampsia.
Detección
En todas las consultas del embarazo, se requiere una medición rutinaria de la presión arterial para identificar a las pacientes con preeclampsia. No se ha establecido el valor de ninguna prueba de laboratorio o de imagen como herramienta de detección, incluida la evaluación rutinaria de la proteinuria en cada visita.
Presentación típica y curso de la enfermedad
El desarrollo gradual de hipertensión y proteinuria en la última mitad del embarazo generalmente se debe a la preeclampsia, particularmente en una paciente nulípara. Estos hallazgos generalmente se hacen evidentes después de las 34 semanas de gestación y progresan hasta el nacimiento, pero algunos pacientes desarrollan síntomas más temprano en la gestación, intraparto o posparto.
Las pacientes con preeclampsia tienen un mayor riesgo de eventos potencialmente mortales, incluyendo desprendimiento de placenta, lesión renal aguda, hemorragia cerebral, insuficiencia hepática o ruptura, edema pulmonar, accidente cerebrovascular, insuficiencia cardíaca y progresión a eclampsia.
El feto en embarazos preeclámpticos tiene un mayor riesgo de restricción del crecimiento y parto prematuro indicado médica u obstétricamente.
La expulsión de la placenta siempre resulta en la resolución completa de los signos y síntomas maternos de la enfermedad durante un período de tiempo variable.
Presentaciones atípicas
Las presentaciones atípicas de preeclampsia incluyen el inicio antes de las 20 semanas de gestación o después del segundo día posparto. Algunas pacientes presentan inicialmente hipertensión gestacional o proteinuria sola.
Otros presentan disfunción de órgano blanco ( Por ejemplo, renal o hepático), e hipertensión o proteinuria mínima o incluso ausente; estos pacientes se clasifican típicamente como síndrome HELLP (hemólisis, enzimas hepáticas elevadas, plaquetas bajas).
Evaluación diagnóstica
Laboratorio: las pacientes con sospecha de preeclampsia deben tener un conteo sanguíneo completo con plaquetas, nivel de creatinina, química hepática y determinación de la excreción urinaria de proteínas.
Estado fetal: el estado fetal se evalúa simultáneamente o después del diagnóstico, dependiendo del grado de preocupación cuando se evalúa a la madre. Como mínimo, se realiza una prueba en reposo o un perfil biofísico si es apropiado para la edad gestacional. El ultrasonido está indicado para evaluar el volumen de líquido amniótico y estimar el peso fetal dado el mayor riesgo de oligohidramnios y restricción del crecimiento fetal.
La consulta con el servicio de neurología generalmente está indicada en pacientes con déficits neurológicos/examen neurológico anormal, que puede incluir signos y síntomas oculares o un dolor de cabeza persistente intenso que no responde a dosis repetidas de paracetamol y manejo inicial de rutina de la preeclampsia.
Enlace externo