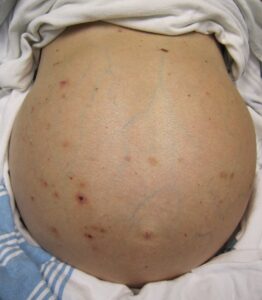
El tratamiento de la ascitis en pacientes con cirrosis incluye la abstinencia de alcohol, la restricción del sodio en la dieta y el tratamiento con diuréticos. Los pacientes con ascitis a tensión deben someterse a una paracentesis terapéutica inicial de gran volumen.
Los pacientes con ascitis deben limitarse a 88 mEq (2000 mg) de sodio por día. Dado que el líquido sigue pasivamente al sodio, generalmente no se requiere restricción de líquidos para el tratamiento de la ascitis, aunque puede estar indicada en pacientes con ascitis y un nivel de sodio sérico muy bajo (menos de 120 mEq/L).
La restricción de sodio por sí sola (es decir, sin la adición de diuréticos) será un tratamiento suficiente sólo en el pequeño grupo de pacientes cuya excreción urinaria de sodio (en ausencia de diuréticos) es superior a 78 mEq por día.
Abstinencia de alcohol
Se debe alentar a los pacientes que consumen activamente alcohol a que se abstengan por completo. Incluso si el alcohol no es la única causa de su enfermedad hepática, el componente de su enfermedad hepática relacionado con el alcohol puede mejorar dramáticamente con la abstinencia.
Se ha demostrado que la terapia farmacológica con baclofeno mejora la abstinencia en pacientes con enfermedad hepática asociada al alcohol.
Medicamentos que se deben evitar o usar con precaución
En pacientes con cirrosis, una presión arterial más baja se asocia con tasas de supervivencia más bajas, por lo que los medicamentos que disminuyen la presión arterial pueden disminuir la supervivencia. Además, el propranolol puede disminuir la supervivencia en pacientes con ascitis refractaria. Suspendemos o evitamos iniciar inhibidores de la enzima convertidora de angiotensina (IECA), bloqueadores de los receptores de angiotensina II (BRA) y betabloqueantes en pacientes con cirrosis progresiva cuya presión arterial está disminuyendo, y no utilizamos betabloqueantes en pacientes con ascitis refractaria. Otras clases de fármacos antihipertensivos deben utilizarse sólo si la presión arterial está por encima del objetivo.
Propranolol
Aunque se ha demostrado que el propranolol previene la hemorragia por várices en pacientes con várices grandes, los estudios sugieren que puede empeorar la supervivencia en pacientes con ascitis refractaria. Este fármaco reduce la presión arterial en pacientes con ascitis y hace que el líquido sea más resistente a los diuréticos. A los pacientes con ascitis que comienzan a tomar un betabloqueante se les debe controlar cuidadosamente la presión arterial y la función renal. Se deben sopesar cuidadosamente los riesgos versus beneficios de los betabloqueantes en cada paciente con cirrosis avanzada. En general, no se utiliza propranolol en pacientes con ascitis refractaria.
Terapia diurética
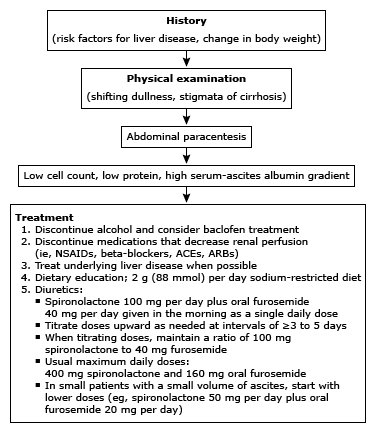
El tratamiento diurético suele consistir en espironolactona y furosemida en una proporción de 100:40 mg por día, con dosis ajustadas hacia arriba según sea necesario (hasta 400 mg de espironolactona y 160 mg de furosemida por día). Las preocupaciones con la terapia con diuréticos incluyen la eliminación demasiado rápida de líquidos con el riesgo de lesión renal.
Régimen diurético
El régimen terapéutico más exitoso para la ascitis es la combinación de espironolactona oral y furosemida, comenzando con 100 mg y 40 mg, respectivamente. Sin embargo, en pacientes pequeños (pacientes que pesan aproximadamente 50 kg o menos) con un volumen pequeño de ascitis, se prefieren dosis más bajas (p. ej., 50 mg de espironolactona y 20 mg de furosemida). Si no es evidente una respuesta clínica después de tres a cinco días, o si el grado de pérdida de peso es menor de lo deseado, las dosis se pueden aumentar en 100 mg y 40 mg, respectivamente. Esto se puede repetir si es necesario.
Es importante no tratar la sobrecarga de líquidos por ascitis con furosemida intravenosa, como se hace a menudo en pacientes con insuficiencia cardíaca. En el caso de insuficiencia cardíaca, los médicos pueden utilizar furosemida intravenosa si existe la preocupación de que la furosemida oral se esté absorbiendo mal. Sin embargo, esto no es apropiado en pacientes con cirrosis porque la furosemida oral se absorbe bien en este grupo de pacientes.
En pacientes con cirrosis, la administración de furosemida intravenosa a menudo provoca una reducción aguda de la función renal que no puede explicarse por la diuresis.
Generalmente se evita la furosemida intravenosa para el tratamiento de la ascitis a menos que no haya otra opción (p. ej., edema de tejido blando o pulmonar en un paciente que no toma nada por vía oral). Sin embargo, una dosis única de furosemida intravenosa (80 mg) puede ayudar a identificar pacientes resistentes a los diuréticos. Los pacientes resistentes a los diuréticos normalmente secretarán <50 mEq de sodio en la orina durante ocho horas después de una dosis de furosemida intravenosa.
Resistencia a los diuréticos
La restricción de sodio en la dieta y la terapia con diuréticos son inicialmente efectivas en aproximadamente el 90 % de los pacientes con cirrosis y ascitis. Sin embargo, en pacientes sin un componente reversible de la lesión hepática, la ascitis generalmente empeora con el tiempo y pasa de ser sensible a los diuréticos a resistente a los diuréticos. En pacientes que parecen ser resistentes a los diuréticos, es importante excluir la falta de cumplimiento de la restricción de sodio en la dieta. Esto se hace analizando la excreción urinaria de sodio. Los pacientes resistentes a los diuréticos tendrán una excreción inadecuada.
Paracentesis de gran volumen
Si el paciente tiene ascitis a tensión realizar una paracentesis de 4 a 5 litros es más rápida que la terapia con diuréticos. La extracción de menos de 5 litros de líquido no parece tener consecuencias hemodinámicas u hormonales, y la infusión de coloide posparacentesis no parece ser necesaria. Para paracentesis más grandes, se puede administrar albúmina (de 6 a 8 g/l de líquido extraído).
Trasplante de hígado y derivaciones
Los pacientes con enfermedad hepática lo suficientemente grave como para complicarse con ascitis deben ser considerados para un trasplante de hígado y remitidos para evaluación, a menos que tengan contraindicaciones médicas o psicosociales. Otros métodos para controlar la ascitis, como la paracentesis terapéutica en serie y las derivaciones portosistémicas intrahepáticas transyugulares (TIPS), generalmente se reservan para pacientes con ascitis refractaria. Las derivaciones peritoneovenosas (LeVeen o Denver) o las derivaciones portosistémicas quirúrgicas tienen indicaciones muy limitadas, incluso en pacientes con ascitis refractaria.
Terapia crónica con albúmina
Para pacientes con cirrosis descompensada, se ha estudiado la administración a largo plazo de albúmina, aunque la terapia crónica con albúmina no es una práctica estándar.
Inhibidores del cotransportador 2 de sodio y glucosa
Los inhibidores de SGLT2 reducen la glucosa en sangre al aumentar la excreción urinaria de glucosa. La terapia con inhibidores de SGLT2 se asocia con una reducción de la ascitis y de edema periférico.
REFERENCIAS
Urrunaga NH, Singal AG, Cuthbert JA, Rockey DC. Hemorrhagic ascites. Clinical presentation and outcomes in patients with cirrhosis. J Hepatol. 2013; 58(6): p.1113-1118. doi: 10.1016/j.jhep.2013.01.015.
Kasper DL, Fauci AS, Hauser SL, Longo DL, Lameson JL, Loscalzo J. Harrison’s Principles of Internal Medicine. McGraw-Hill Education; 2015
Moore KP, Wong F, Gines P, et al. The management of ascites in cirrhosis: report on the consensus conference of the International Ascites Club. Hepatology. 2003; 38(1): p.258-266. doi: 10.1053/jhep.2003.50315.