Introducción
Los agonistas del receptor del péptido-1 similar al glucagón (GLP-1) representan una clase innovadora de medicamentos utilizados en el tratamiento de la diabetes mellitus tipo 2. Estos agentes no solo mejoran el control glucémico, sino que también ofrecen beneficios adicionales en términos de pérdida de peso y salud cardiovascular. En esta entrada, exploraremos la fisiología del GLP-1, el mecanismo de acción de sus agonistas, sus indicaciones clínicas, y las consideraciones prácticas para su uso.
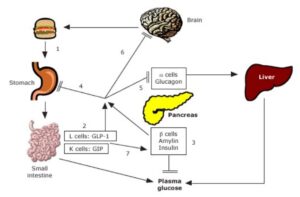
Fisiología del GLP-1
GLP-1 es una incretina producida en el intestino en respuesta a la ingesta de alimentos. Sus principales funciones incluyen:
- Estimulación de la secreción de insulina dependiente de glucosa.
- Inhibición de la secreción de glucagón.
- Retardo del vaciamiento gástrico.
- Promoción de la saciedad y reducción del apetito.
Mecanismo de Acción de los Agonistas de GLP-1
Los agonistas de GLP-1 son análogos sintéticos de esta hormona que se unen a sus receptores en el páncreas y otros tejidos, imitando sus efectos naturales. Entre los mecanismos más destacados se encuentran:
- Aumento de la secreción de insulina: Solo cuando los niveles de glucosa son elevados, reduciendo así el riesgo de hipoglucemia.
- Reducción de la producción de glucagón: Disminuyendo la producción hepática de glucosa.
- Retardo del vaciamiento gástrico: Lo que ayuda a controlar los picos postprandiales de glucosa.
- Promoción de la saciedad: Contribuyendo a la pérdida de peso y mejoría del control glucémico.
Indicaciones Clínicas
Los agonistas de GLP-1 están indicados principalmente para el tratamiento de la diabetes mellitus tipo 2 en adultos. Pueden ser utilizados como monoterapia o en combinación con otros agentes antidiabéticos, incluyendo metformina, sulfonilureas, tiazolidinedionas e insulina. Además, han mostrado beneficios adicionales, como:
- Reducción del riesgo cardiovascular: Algunos estudios han demostrado una disminución en eventos cardiovasculares mayores con el uso de ciertos agonistas de GLP-1.
- Pérdida de peso: Promueven la reducción de peso corporal, lo cual es beneficioso para muchos pacientes con diabetes tipo 2.
Agonistas de GLP-1 Disponibles
Entre los agonistas de GLP-1 aprobados y comúnmente utilizados se encuentran:
- Exenatida: Disponible en formulaciones de liberación inmediata y extendida.
- Liraglutida: Aprobada para el tratamiento de la diabetes tipo 2 y la obesidad.
- Dulaglutida: Una opción de administración semanal.
- Semaglutida: Disponible en formulaciones de administración semanal y diaria.
Aquí tienes una tabla de agonistas del GLP-1 (glucagon-like peptide-1) con sus dosis, contraindicaciones y tasas de filtrado glomerular (TFG) recomendadas:
| Medicamento | Dosis inicial | Dosis máxima | Contraindicaciones | TFG recomendada |
|---|---|---|---|---|
| Exenatida | 5 mcg dos veces al día | 10 mcg dos veces al día | Hipersensibilidad, enfermedad gastrointestinal grave, historia de pancreatitis | No recomendado si TFG < 30 mL/min |
| Liraglutida | 0.6 mg al día | 1.8 mg al día | Cáncer medular de tiroides, síndrome de neoplasia endocrina múltiple tipo 2 | No hay ajustes necesarios |
| Dulaglutida | 0.75 mg una vez por semana | 1.5 mg una vez por semana | Cáncer medular de tiroides, síndrome de neoplasia endocrina múltiple tipo 2 | No hay ajustes necesarios |
| Semaglutida | 0.25 mg una vez por semana | 1 mg una vez por semana | Cáncer medular de tiroides, síndrome de neoplasia endocrina múltiple tipo 2 | No hay ajustes necesarios |
| Lixisenatida | 10 mcg al día | 20 mcg al día | Hipersensibilidad, enfermedad gastrointestinal grave, historia de pancreatitis | No recomendado si TFG < 30 mL/min |
| Albiglutida | 30 mg una vez por semana | 50 mg una vez por semana | Cáncer medular de tiroides, síndrome de neoplasia endocrina múltiple tipo 2 | No hay ajustes necesarios |
Consideraciones Prácticas
- Administración: La mayoría de los agonistas de GLP-1 se administran por inyección subcutánea. Es esencial educar a los pacientes sobre la técnica de inyección correcta.
- Efectos Secundarios: Los más comunes incluyen náuseas, vómitos y diarrea, que tienden a disminuir con el tiempo. La pancreatitis es una complicación rara pero seria que requiere vigilancia.
- Contraindicaciones: Deben evitarse en pacientes con antecedentes de pancreatitis y en aquellos con carcinoma medular de tiroides o síndrome de neoplasia endocrina múltiple tipo 2.
- Monitoreo: Es fundamental realizar un seguimiento regular del control glucémico y evaluar cualquier efecto secundario.
Conclusión
Los agonistas de GLP-1 han revolucionado el manejo de la diabetes mellitus tipo 2, proporcionando beneficios significativos más allá del control glucémico. Su capacidad para mejorar los resultados cardiovasculares y promover la pérdida de peso los convierte en una opción atractiva para muchos pacientes. Como médicos, es crucial mantenerse informados sobre estos agentes para optimizar el tratamiento y mejorar la calidad de vida de nuestros pacientes.
Enlaces para Referencias sobre Agonistas de GLP-1
Artículos Científicos
- Drucker, D. J. (2006). The biology of incretin hormones. Cell Metabolism, 3(3), 153-165.
- Marso, S. P., Bain, S. C., Consoli, A., et al. (2016). Semaglutide and cardiovascular outcomes in patients with type 2 diabetes. The New England Journal of Medicine, 375(19), 1834-1844.
- Nauck, M. A., & Meier, J. J. (2019). Incretin hormones: Their role in health and disease. Diabetes, Obesity & Metabolism, 21(S1), 5-21.
- Davies, M. J., D’Alessio, D. A., Fradkin, J., et al. (2018). Management of hyperglycemia in type 2 diabetes, 2018. A consensus report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care, 41(12), 2669-2701.
- Buse, J. B., Wexler, D. J., Tsapas, A., et al. (2020). 2019 update to: Management of hyperglycemia in type 2 diabetes, 2018. A consensus report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care, 43(2), 487-493.
Guías Clínicas
- American Diabetes Association. (2020). Standards of Medical Care in Diabetes—2020. Diabetes Care, 43(Suppl 1), S1-S212.
- European Association for the Study of Diabetes (EASD) y American Diabetes Association (ADA). (2018). Management of Hyperglycemia in Type 2 Diabetes: A Consensus Report. Diabetologia, 61(12), 2461-2498.
Libros de Texto
- «Diabetes Mellitus: A Fundamental and Clinical Text» de Derek LeRoith, Simeon I. Taylor, y Jerrold M. Olefsky.
- «Joslin’s Diabetes Mellitus: Edited by C. Ronald Kahn et al.»
Estos enlaces proporcionan acceso directo a las fuentes mencionadas, facilitando la consulta de la información detallada sobre los agonistas de GLP-1 y su aplicación en la práctica clínica.



