La hipertensión intracraneal (HIC) representa un desafío clínico crítico que puede surgir como consecuencia de diversas etiologías, incluyendo traumatismos craneoencefálicos, hemorragias intracraneales, procesos infecciosos y neoplasias. Un manejo efectivo y oportuno es vital para prevenir el deterioro neurológico irreversible y optimizar los resultados clínicos. Este artículo examina los enfoques más avanzados y efectivos para el manejo de la HIC en un entorno clínico.

Fisiopatología de la Hipertensión Intracraneal
La hipertensión intracraneal se caracteriza por un aumento anormal de la presión dentro del cráneo, que puede comprimir las estructuras cerebrales, comprometer la perfusión cerebral y, en última instancia, resultar en herniación cerebral si no se trata de manera adecuada. La comprensión de la fisiopatología subyacente es esencial para guiar las intervenciones terapéuticas.
Doctrina de Monroe-Kellie
La Doctrina de Monroe-Kellie es un principio clave en la neurofisiología y la neurocirugía que establece la relación entre el volumen intracraneal y la presión intracraneal (PIC). Formulada en el siglo XIX por los médicos escoceses Alexander Monro y George Kellie, esta doctrina postula que el cráneo adulto, al ser una estructura rígida e inextensible, contiene un volumen total constante que está compuesto por tres elementos principales: el parénquima cerebral, el líquido cefalorraquídeo (LCR) y la sangre intracraneal.
Principios Fundamentales:
- Volumen Intracraneal Constante: El volumen total dentro del cráneo es fijo y está distribuido entre los siguientes componentes:
- Parénquima cerebral: Constituye aproximadamente el 80% del volumen intracraneal.
- Líquido cefalorraquídeo (LCR): Representa alrededor del 10%.
- Sangre intracraneal: Compone el 10% restante.
- Incompresibilidad del Cráneo: En el adulto, el cráneo es una estructura rígida y no elástica. Esto implica que cualquier aumento en el volumen de uno de los componentes intracraneales debe ser compensado por una disminución en el volumen de los otros dos componentes para evitar un incremento en la PIC.
- Mecanismos de Compensación: Cuando ocurre un aumento en el volumen de uno de los componentes intracraneales, los mecanismos de compensación entran en acción para mantener la PIC dentro de un rango normal. Estos mecanismos incluyen la redistribución del LCR hacia el espacio espinal, la reducción del volumen sanguíneo intracraneal mediante vasoconstricción, y en casos extremos, la herniación cerebral. Si los mecanismos de compensación se agotan, se producirá un aumento crítico de la PIC, con riesgo de daño cerebral y compromiso neurológico.
Implicaciones Clínicas
- Manejo de la Presión Intracraneal (PIC): La comprensión de la Doctrina de Monroe-Kellie es esencial para el manejo de condiciones como el traumatismo craneoencefálico, la hemorragia intracraneal, los tumores cerebrales y la hidrocefalia, donde el control de la PIC es fundamental para prevenir el daño neurológico.
- Intervenciones Terapéuticas: Las estrategias terapéuticas en pacientes con hipertensión intracraneal se orientan a reducir el volumen de uno o más componentes intracraneales. Esto puede lograrse mediante la administración de diuréticos osmóticos para disminuir el LCR, la hiperventilación controlada para reducir el volumen sanguíneo cerebral, o intervenciones quirúrgicas como la craniectomía descompresiva para aliviar la presión.
La Doctrina de Monroe-Kellie sigue siendo un concepto fundamental en la práctica clínica, proporcionando el marco teórico necesario para entender y tratar eficazmente las condiciones que alteran la homeostasis intracraneal.
Presión de perfusión cerebral (PPC)
La presión de perfusión cerebral (PPC) es un parámetro crucial en la gestión de pacientes con lesiones neurológicas graves, ya que proporciona una medida directa de la perfusión sanguínea cerebral efectiva. La PPC se define como la diferencia entre la presión arterial media (PAM) y la presión intracraneal (PIC), y se calcula utilizando la fórmula:
PPC = PAM – PIC
Relevancia clínica de la PPC
- Mantenimiento de la homeostasis cerebral: La PPC es fundamental para asegurar la oxigenación y la entrega de nutrientes al tejido cerebral. Un nivel adecuado de PPC es esencial para prevenir la isquemia cerebral, mientras que niveles excesivamente elevados pueden inducir daño por hiperperfusión y edema cerebral.
- Contexto en neurocríticos: La PPC es un indicador vital en el manejo de pacientes con traumatismo craneoencefálico, hemorragias intracraneales, y otros trastornos neurológicos graves. Estos pacientes a menudo requieren un monitoreo exhaustivo de la PPC para evitar descompensaciones hemodinámicas que puedan agravar el daño cerebral.
Valores objetivo
- En términos generales, se considera que un rango de PPC entre 60 y 80 mmHg es óptimo para la mayoría de los pacientes neurológicos. Valores por debajo de 50 mmHg son generalmente considerados críticos y están asociados con un alto riesgo de daño cerebral irreversible.
Diagnóstico y Monitoreo
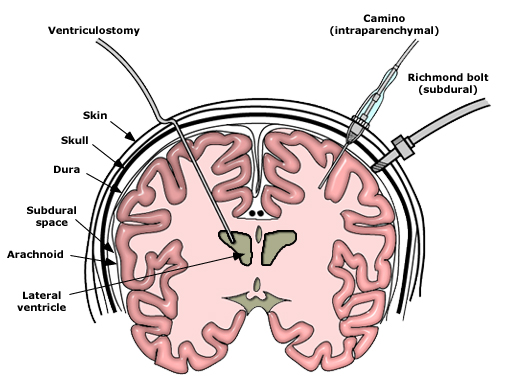
El diagnóstico temprano y el monitoreo continuo de la presión intracraneal (PIC) son fundamentales para el manejo de la HIC. La medición invasiva de la PIC, generalmente a través de un catéter intraventricular, proporciona datos críticos que informan sobre la gravedad de la condición y la efectividad de las intervenciones terapéuticas.
La triada de Cushing es un conjunto de signos clínicos característicos de la hipertensión intracraneal, que suelen observarse en situaciones de aumento crítico de la presión dentro del cráneo, como en casos de hemorragias cerebrales, tumores, o traumatismos craneoencefálicos graves. Esta triada es un marcador clave de deterioro neurológico y se compone de los siguientes elementos:
- Hipertensión arterial sistémica: Incremento en la presión arterial, típicamente con un ensanchamiento de la presión del pulso (la diferencia entre la presión sistólica y diastólica).
- Bradicardia: Reducción de la frecuencia cardíaca, que refleja la respuesta vagal a la hipertensión intracraneal.
- Alteraciones del patrón respiratorio: Respiración irregular, la cual puede presentarse como respiración de Cheyne-Stokes, hiperventilación, o respiración agónica, dependiendo del grado de compromiso neurológico.
La presencia de esta triada es un indicador de compresión y desplazamiento del encéfalo, que puede llevar rápidamente a la herniación cerebral si no se interviene de manera urgente. La identificación temprana y la gestión agresiva de la hipertensión intracraneal son fundamentales para reducir la morbilidad y la mortalidad asociadas.
Estrategias Terapéuticas
El tratamiento de la HIC se basa en una combinación de medidas médicas y quirúrgicas dirigidas a reducir la PIC y tratar la causa subyacente.
1. Intervenciones Médicas
- Elevación de la Cabeza: Mantener al paciente en una posición semi-Fowler (30 grados) facilita el drenaje venoso cerebral y disminuye la presión intracraneal.
- Hiperventilación Controlada: La hiperventilación moderada se utiliza para inducir vasoconstricción cerebral a través de la reducción de los niveles de CO2, lo que puede resultar en una disminución transitoria de la PIC. Sin embargo, su uso prolongado debe ser evitado debido al riesgo de isquemia cerebral.
- Terapia Osmótica: El manitol y la solución salina hipertónica son agentes osmóticos utilizados para reducir el edema cerebral. Estos agentes crean un gradiente osmótico que facilita la extracción de agua del tejido cerebral, disminuyendo así la PIC.
- Sedación y Control de la Agitación: La sedación, junto con el manejo adecuado del dolor, es crucial para minimizar la actividad cerebral y, por ende, la producción de LCR, lo que contribuye a la reducción de la PIC.
2. Intervenciones Quirúrgicas
En casos refractarios o cuando la causa de la HIC lo justifica, se pueden considerar intervenciones quirúrgicas:
- Craneotomía Descompresiva: Esta intervención quirúrgica de emergencia implica la remoción de una porción del cráneo para aliviar la presión sobre el cerebro, permitiendo la expansión cerebral sin aumento concomitante de la PIC.
- Drenaje de Líquido Cefalorraquídeo (LCR): La colocación de un drenaje ventricular es una medida eficaz para el control agudo de la PIC, especialmente en casos de hidrocefalia obstructiva.
3. Manejo de la Causa Subyacente
El éxito en el manejo de la HIC depende en gran medida de la identificación y tratamiento de la etiología subyacente. Esto puede implicar la evacuación quirúrgica de un hematoma, el manejo agresivo de una infección intracraneal o el tratamiento oncológico en casos de neoplasias cerebrales.
Perspectivas Futuras y Conclusión
El manejo de la hipertensión intracraneal continúa evolucionando con avances en el monitoreo neurocrítico y en las técnicas de intervención mínimamente invasivas. La integración de nuevos enfoques terapéuticos, respaldados por la evidencia más reciente, es crucial para mejorar los desenlaces en pacientes con HIC. La colaboración multidisciplinaria entre neurocirujanos, intensivistas y neurólogos es esencial para el manejo exitoso de esta condición crítica.
Este artículo proporciona una visión comprensiva y actualizada sobre las estrategias de manejo de la hipertensión intracraneal, dirigido a profesionales de la salud que buscan profundizar en la gestión clínica avanzada de esta patología.
Referencias
- Guidelines for the Management of Severe Traumatic Brain Injury, Fourth Edition
Brain Trauma Foundation (BTF), 2017.
Consultar el documento completo
Esta guía ofrece un marco basado en la evidencia para el manejo de pacientes con traumatismo craneoencefálico severo, incluyendo recomendaciones específicas para el monitoreo y tratamiento de la hipertensión intracraneal. - Intracranial Pressure Monitoring: Clinical Research and Implications
Journal of Neurotrauma, 2020.
Acceder al artículo
Este artículo revisa las investigaciones más recientes sobre el monitoreo de la presión intracraneal y discute sus implicaciones clínicas en el manejo de la HIC. - Management of Elevated Intracranial Pressure and Herniation Syndromes
Neurosurgery Clinics of North America, 2018.
Leer más
Esta publicación proporciona una revisión exhaustiva de las estrategias actuales para el manejo de la PIC elevada y los síndromes de herniación cerebral. - Decompressive Craniectomy for Traumatic Intracranial Hypertension: The DECRA Trial
The New England Journal of Medicine, 2011.
Acceder al estudio
El ensayo DECRA es un estudio pivotal que analiza los resultados de la craneotomía descompresiva en pacientes con hipertensión intracraneal refractaria. - Osmotherapy for Raised Intracranial Pressure: Systematic Review and Meta-Analysis
Critical Care Medicine, 2019.
Consultar el artículo
Este artículo realiza una revisión sistemática y un meta-análisis sobre el uso de agentes osmóticos en el manejo de la hipertensión intracraneal, evaluando su eficacia y seguridad.
Enlaces Recomendados
- Society of Critical Care Medicine (SCCM)
Sitio web oficial
Un recurso valioso para obtener directrices y recursos adicionales sobre el manejo de pacientes críticos, incluyendo aquellos con HIC. - Neurocritical Care Society (NCS)
Sitio web oficial
Proporciona acceso a una variedad de recursos sobre el manejo neurocrítico, incluyendo webinars, guías y publicaciones especializadas. - UpToDate: Intracranial Pressure and Cerebral Perfusion Pressure Monitoring in Adults
Consultar en UpToDate
Una fuente confiable para obtener información actualizada y basada en la evidencia sobre el monitoreo de la presión intracraneal y la presión de perfusión cerebral.




