La gasometría arterial (GA) es una herramienta diagnóstica esencial en la práctica médica, particularmente en el manejo de pacientes críticos o con patologías respiratorias, metabólicas y cardiovasculares. Su interpretación adecuada permite una evaluación precisa del estado ácido-base, ventilatorio y de oxigenación del paciente. En esta entrada, se presenta un enfoque detallado y profesional para la interpretación de la gasometría arterial, dirigida a médicos.
Técnica para la Toma de Gasometría Arterial
La gasometría arterial es una prueba invasiva que requiere precisión y técnica adecuada para obtener una muestra de sangre arterial de manera segura y confiable. A continuación, se describe el procedimiento paso a paso para realizar una gasometría arterial:
Materiales Necesarios
- Jeringa de gasometría pre-heparinizada.
- Aguja de 22 a 25G (preferiblemente corta).
- Alcohol isopropílico al 70% o solución antiséptica.
- Guantes estériles.
- Gasa estéril.
- Recipiente con hielo (si la muestra no se analizará de inmediato).
- Equipo para monitorización del paciente (opcional).
1. Selección del Sitio de Punción para la toma de la gasometría arterial
El lugar más común para obtener una muestra arterial es la arteria radial debido a su accesibilidad y bajo riesgo de complicaciones. Otros sitios alternativos incluyen la arteria braquial y la arteria femoral.
- Test de Allen: Antes de realizar la punción en la arteria radial, se debe realizar el Test de Allen para confirmar la circulación colateral adecuada de la arteria cubital. El paciente cierra la mano mientras se comprimen ambas arterias (radial y cubital). Al abrir la mano, se suelta la compresión de la arteria cubital. Si la mano recupera su color rosado en menos de 5 a 10 segundos, el resultado es positivo y la arteria radial es segura para la punción.
2. Preparación del Paciente
- Explique el procedimiento al paciente y asegúrese de obtener su consentimiento informado.
- Coloque al paciente en una posición cómoda, con la mano extendida y la muñeca ligeramente extendida (unos 30 grados) para exponer mejor la arteria radial.
- Colóquese guantes estériles y limpie el sitio de punción con alcohol o solución antiséptica en un movimiento circular desde el centro hacia afuera. Deje que el área se seque al aire.
3. Punción Arterial
- Palpe la arteria radial justo por encima del pliegue de la muñeca. Sienta un pulso firme y consistente.
- Inserte la aguja en un ángulo de 30 a 45 grados con respecto a la piel, apuntando en dirección proximal (hacia el codo).
- A medida que la aguja penetra la arteria, debe observar una entrada pulsátil de sangre en la jeringa (indicando acceso arterial adecuado).
- Permita que la jeringa se llene de forma espontánea (sin aspirar), ya que la presión arterial impulsará la sangre hacia la jeringa.
- Una vez obtenida la muestra, retire la aguja rápidamente y aplique presión firme con una gasa estéril sobre el sitio de punción durante al menos 5 minutos (o más tiempo si el paciente tiene alteraciones en la coagulación).
4. Manejo de la Muestra
- Expulse cualquier burbuja de aire presente en la jeringa, ya que pueden alterar los resultados de la gasometría.
- Selle la jeringa y etiquétela adecuadamente con los datos del paciente.
- Si la muestra no puede ser analizada inmediatamente, colóquela en un recipiente con hielo para conservarla y evitar la alteración de los gases sanguíneos.
5. Monitorización Post-Procedimiento
- Observe al paciente para detectar posibles complicaciones, como hematomas o espasmos arteriales.
- Asegúrese de que el sitio de punción no presente sangrado antes de retirar la compresión.
6. Complicaciones Potenciales de la toma de gasometría arterial
- Hematoma: Común si no se aplica presión adecuada posterior a la punción.
- Infección: Riesgo mínimo si se mantiene una técnica estéril rigurosa.
- Trombosis o embolia arterial: Poco frecuentes, pero se debe evitar la punción repetida en el mismo sitio.
- Vasoespasmo: Puede dificultar la obtención de la muestra o provocar dolor intenso.
La toma de una gasometría arterial es un procedimiento que requiere habilidad técnica y cuidado para minimizar las complicaciones. Es fundamental asegurar la técnica aséptica y la monitorización adecuada del paciente antes y después de la punción. El análisis de la muestra debe realizarse de inmediato o conservarse correctamente en frío para garantizar la precisión de los resultados.
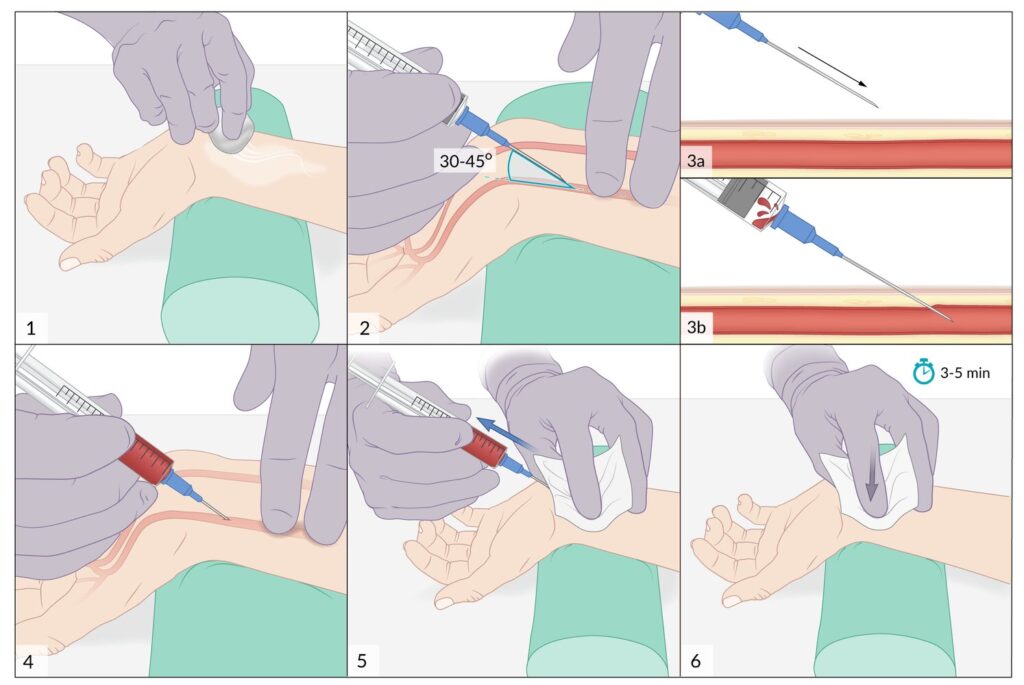
(1) La muñeca se coloca en una leve dorsiflexión y la piel se prepara.
(2) La arteria radial se localiza por palpación y la aguja se avanza en un ángulo de 30-45°.
(3a) A medida que la aguja entra en la arteria, (3b) se observa un retroceso de sangre en la jeringa.
(4) Se permite que la sangre llene la jeringa sin aspirar.
(5) Se retira la aguja y se aplica presión sobre el sitio de punción con una gasa.
(6) La presión se mantiene durante 3-5 minutos.
Evaluación del pH Arterial: Estado Ácido-Base en la gasometría arterial
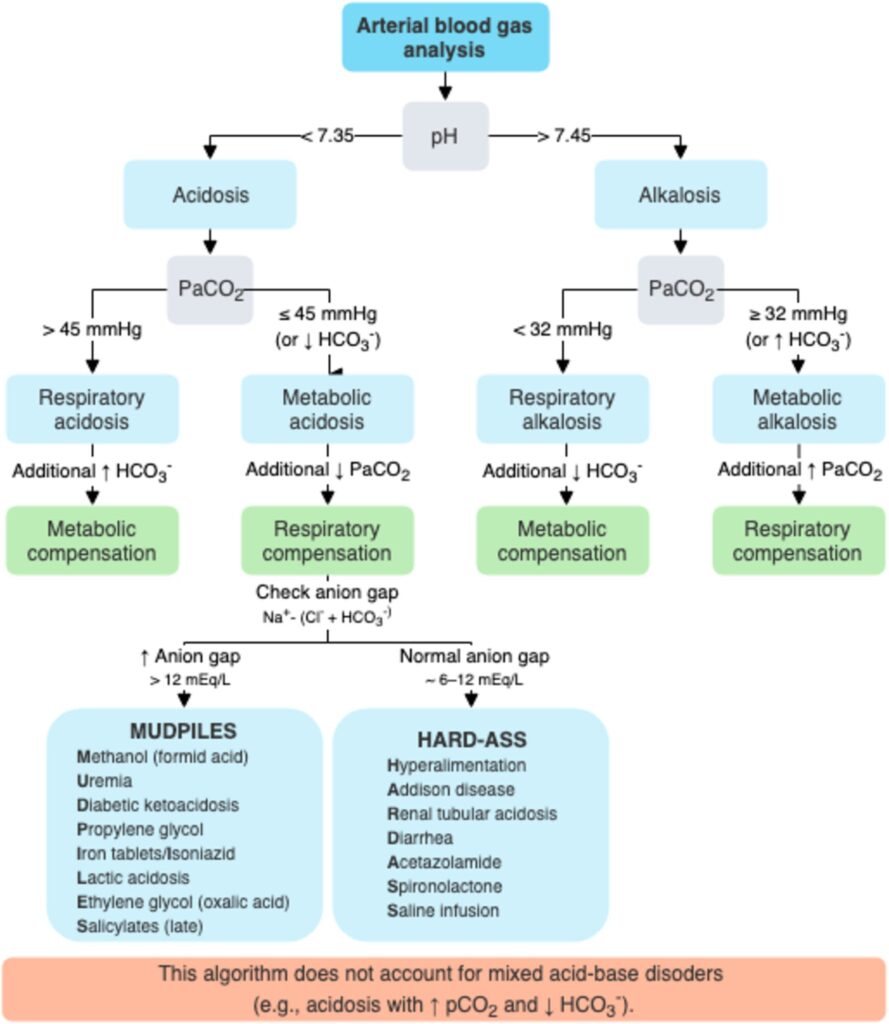
El pH arterial es un indicador fundamental del estado ácido-base del organismo. Un pH normal oscila entre 7.35 y 7.45, y cualquier desviación de este rango sugiere la presencia de un trastorno ácido-base.
- Acidemia: pH < 7.35. Indica un exceso de iones hidrógeno (H⁺), que puede deberse a una acidosis respiratoria (retención de CO₂) o una acidosis metabólica (pérdida de bicarbonato o acumulación de ácidos no volátiles).
- Alcalemia: pH > 7.45. Indica una disminución de H⁺, lo que puede reflejar una alcalosis respiratoria (eliminación excesiva de CO₂) o una alcalosis metabólica (acumulación de bicarbonato o pérdida de ácidos).
PaCO₂: Control Ventilatorio
La presión arterial de dióxido de carbono (PaCO₂) evalúa el estado ventilatorio del paciente y es un reflejo directo de la eliminación de CO₂ por los pulmones. El valor normal se encuentra entre 35 y 45 mmHg.
- Hipocapnia (PaCO₂ < 35 mmHg): Asociada con hiperventilación alveolar y suele presentarse en trastornos como la alcalosis respiratoria. Puede ser secundaria a ansiedad, dolor, hipoxia o lesiones neurológicas centrales.
- Hipercapnia (PaCO₂ > 45 mmHg): Indica hipoventilación alveolar y está asociada a una acidosis respiratoria. Las causas incluyen insuficiencia respiratoria, obstrucción de las vías aéreas (por ejemplo, EPOC), sedación excesiva o enfermedades neuromusculares.
PaO₂: Estado de Oxigenación
La presión arterial de oxígeno (PaO₂) refleja la eficacia de la oxigenación a nivel alveolar y es un indicador clave de la capacidad pulmonar para mantener niveles adecuados de oxígeno. Valores normales oscilan entre 80 y 100 mmHg en condiciones de aire ambiente (FiO₂ 21%).
- Hipoxemia leve: PaO₂ entre 60 y 80 mmHg.
- Hipoxemia moderada: PaO₂ entre 40 y 60 mmHg.
- Hipoxemia severa: PaO₂ < 40 mmHg.
La PaO₂ debe siempre interpretarse en relación con la FiO₂ (fracción inspirada de oxígeno), lo que se traduce en la fórmula del cociente PaO₂/FiO₂ (índice de oxigenación). Un valor normal de este cociente es > 400. Valores por debajo de 300 sugieren deterioro en la oxigenación, común en el síndrome de dificultad respiratoria aguda (SDRA).
HCO₃⁻: Estado Metabólico
El bicarbonato (HCO₃⁻) es la base principal del sistema tampón en sangre y su concentración está directamente relacionada con el componente metabólico del equilibrio ácido-base. Los valores normales varían entre 22 y 28 mEq/L.
- Acidosis metabólica (HCO₃⁻ < 22 mEq/L): Puede deberse a la producción excesiva de ácidos no volátiles (por ejemplo, en la cetoacidosis diabética o la acidosis láctica), la pérdida de bicarbonato (por ejemplo, diarreas) o insuficiencia renal.
- Alcalosis metabólica (HCO₃⁻ > 28 mEq/L): Ocurre generalmente por la pérdida de ácidos a través del vómito o la aspiración gástrica, o por el uso excesivo de diuréticos que favorecen la reabsorción renal de bicarbonato.
Análisis Completo del Equilibrio Ácido-Base: Enfoque Sistemático de la gasometría arterial
La interpretación detallada de una gasometría arterial sigue una secuencia lógica y precisa que incluye los siguientes pasos:
- Determinar el pH: Identificar si el paciente presenta acidemia o alcalemia.
- Evaluar la PaCO₂: Definir si el componente respiratorio es la causa primaria de la alteración del pH (por hiperventilación o hipoventilación) o si existe una compensación respiratoria ante un trastorno metabólico.
- Verificar el HCO₃⁻: Analizar si el componente metabólico está alterado o si hay compensación renal ante un trastorno respiratorio.
- Confirmar la compensación: Valorar si la compensación es apropiada para el tipo de trastorno ácido-base. Por ejemplo, en una acidosis metabólica, la compensación esperada es la hiperventilación para disminuir la PaCO₂ (ecuación de Winter: PaCO₂ = 1.5 * [HCO₃⁻] + 8 ± 2).
- Identificar trastornos mixtos: Es fundamental identificar la presencia de trastornos combinados, como acidosis metabólica y alcalosis respiratoria coexistentes, especialmente en pacientes críticos.
Cálculo del Anion Gap (AG)
El anion gap es una herramienta diagnóstica crucial en la acidosis metabólica, ayudando a distinguir entre acidosis de anion gap elevado (como en la cetoacidosis diabética o la acidosis láctica) y acidosis de anion gap normal (como en la diarrea o acidosis tubular renal). El cálculo del anion gap se realiza mediante la siguiente fórmula:
[ AG = Na⁺ – (Cl⁻ + HCO₃⁻) ]
El valor normal del anion gap es entre 8 y 12 mEq/L. Un AG elevado sugiere la presencia de ácidos no medidos, mientras que un AG normal sugiere pérdida de bicarbonato con compensación de cloro.
Delta-Delta: Evaluación Avanzada de la Acidosis Metabólica
El cálculo del Delta-Delta (ΔΔ) es una herramienta útil en la interpretación avanzada de la acidosis metabólica, permitiendo evaluar si existe un trastorno ácido-base adicional, además de la acidosis metabólica con anion gap elevado. Este concepto es especialmente valioso cuando se sospecha la presencia de múltiples trastornos ácido-base coexistentes.
Fórmula del Delta-Delta (ΔΔ)
El Delta-Delta es una medida que compara el aumento en el anion gap (ΔAG) con la disminución en el bicarbonato (ΔHCO₃⁻), y se usa para detectar la coexistencia de otros trastornos metabólicos junto a la acidosis de anion gap elevado.
- ΔAG: La diferencia entre el anion gap medido y el valor normal esperado (usualmente 10).
- ΔHCO₃⁻: La diferencia entre el bicarbonato normal (24 mEq/L) y el valor medido.
El valor del Delta-Delta se calcula comparando estas dos diferencias.
3. Interpretación del Delta-Delta (ΔΔ)
- Si ΔΔ = 1: Sugiere una acidosis metabólica con anion gap elevado aislada, sin trastornos ácido-base adicionales. En este caso, el aumento en el anion gap está compensado por una disminución proporcional en el bicarbonato.
- Si ΔΔ > 1: Indica la presencia de una alcalosis metabólica o una acidosis respiratoria crónica coexistente. En este escenario, el bicarbonato está menos disminuido de lo esperado, lo que sugiere que además de la acidosis con anion gap elevado, existe otro trastorno metabólico que eleva los niveles de bicarbonato.
- Si ΔΔ < 1: Sugiere la coexistencia de una acidosis metabólica con anion gap normal (hiperclorémica). Aquí, la disminución en el bicarbonato es mayor de lo esperado, lo que indica que el paciente tiene dos tipos de acidosis metabólica simultáneas: una acidosis de anion gap elevado y una acidosis con anion gap normal.
Ejemplo Clínico
Supongamos un paciente con los siguientes valores:
- Na⁺: 140 mEq/L
- Cl⁻: 105 mEq/L
- HCO₃⁻: 16 mEq/L
- AG medido: ( 140 – (105 + 16) = 19 ) mEq/L
- ΔAG: [ ΔAG = 19 – 10 = 9]
- ΔHCO₃⁻: [ΔHCO₃⁻ = 24 – 16 = 8]
- ΔΔ: [9/8 = 1.125]
Dado que ΔΔ ≈ 1, este paciente tiene una acidosis metabólica de anion gap elevado aislada, sin evidencia de un segundo trastorno ácido-base.
El cálculo del Delta-Delta es una herramienta avanzada para detectar trastornos ácido-base mixtos en pacientes con acidosis metabólica. Un valor de ΔΔ mayor o menor que 1 sugiere la coexistencia de un segundo trastorno ácido-base, lo que ayuda a proporcionar un diagnóstico más preciso y una guía terapéutica adecuada en situaciones complejas.
Es importante que este cálculo se realice en el contexto clínico del paciente y se combine con otros datos, como la historia clínica, los signos clínicos y las pruebas complementarias, para obtener una interpretación exhaustiva del estado ácido-base.
Lactato: Indicador de Hipoperfusión
El lactato es un marcador clave de hipoxia tisular y metabolismo anaerobio. Los niveles elevados de lactato (>2 mmol/L) pueden indicar shock, sepsis o insuficiencia multiorgánica, y deben ser interpretados en el contexto clínico global del paciente.
Conclusión
La interpretación de la gasometría arterial requiere un enfoque metódico y un conocimiento profundo de los mecanismos fisiológicos que regulan el equilibrio ácido-base, la ventilación y la oxigenación. Un análisis sistemático del pH, PaCO₂, HCO₃⁻ y PaO₂, junto con la evaluación del anion gap y el lactato, proporciona una visión integral del estado clínico del paciente y guía el tratamiento oportuno y dirigido en situaciones de urgencia.
Este enfoque garantiza la identificación precisa de trastornos ácido-base, ventilatorios y de oxigenación, permitiendo una intervención rápida y efectiva en el manejo de pacientes críticos.
Enlaces y referencias
A continuación, incluyo algunos enlaces y referencias útiles para profundizar en la interpretación de la gasometría arterial, así como en el manejo de trastornos ácido-base y respiratorios:
Referencias
- Kraut, J. A., & Madias, N. E. (2010). Approach to the diagnosis of acid-base disorders. New England Journal of Medicine, 363(10), 851-862.
Disponible en: NEJM - Hanson, C. W., & Durbin, C. G. (2020). Arterial blood gases. Critical Care Clinics, 36(3), 447-462.
Disponible en: Critical Care Clinics - Lippi, G., & Plebani, M. (2012). Point-of-care testing for the diagnosis of arterial blood gas imbalance. Clinical Chemistry and Laboratory Medicine (CCLM), 50(8), 1265-1269.
Disponible en: CCLM Journal - DuBose, T. D. (1998). Acid-base disorders. Kidney International, 54(2), 455-467.
Disponible en: Kidney International
Enlaces Útiles
- Medscape: Guía práctica de interpretación de gasometría arterial.
Interpretación de la gasometría arterial - UpToDate: Arterial blood gases – Abordaje detallado de los desequilibrios ácido-base y su manejo.
UpToDate: Arterial Blood Gases - British Thoracic Society (BTS): Guía sobre el uso e interpretación de la gasometría arterial en la práctica clínica.
BTS Guideline on Arterial Blood Gas Analysis
Estas fuentes brindan una excelente cobertura de la fisiopatología de los trastornos ácido-base, así como guías prácticas para interpretar la gasometría arterial en entornos clínicos. Las referencias científicas proporcionan evidencia actualizada para apoyar el diagnóstico y manejo adecuado en medicina de cuidados intensivos y emergencias.





