La tromboembolia pulmonar (TEP) es una condición grave y potencialmente mortal que se caracteriza por la obstrucción de una o más arterias pulmonares, generalmente causada por un trombo que se origina en las venas profundas de las extremidades inferiores y migra hacia los pulmones. Esta patología representa una de las principales emergencias cardiovasculares y es una causa frecuente de muerte súbita si no se diagnostica y trata de manera oportuna. El caso clínico presentado ilustra los desafíos diagnósticos y terapéuticos de la TEP, resaltando la importancia de una evaluación clínica detallada y el uso de herramientas de imagen, como la tomografía computarizada (TC), para confirmar el diagnóstico y guiar el tratamiento.
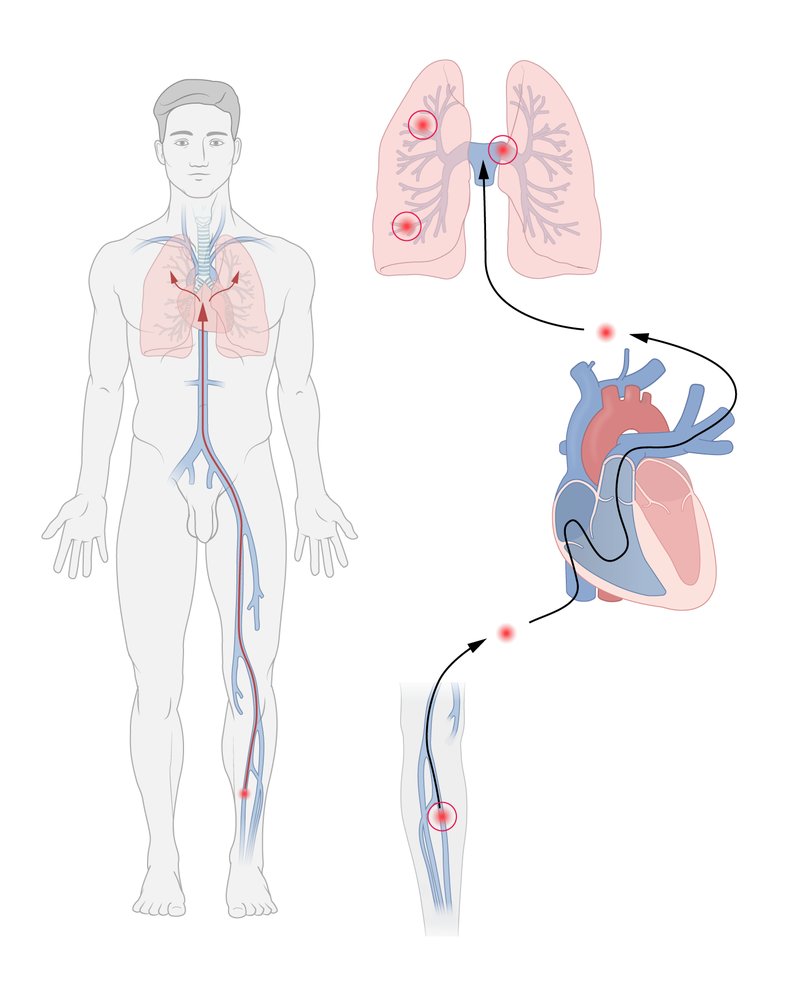
Los émbolos pulmonares suelen surgir de las venas profundas trombosadas de la pantorrilla y viajan hacia los pulmones a través de la vena cava inferior, la aurícula derecha, el ventrículo derecho y las arterias pulmonares. Un émbolo puede alojarse en cualquier lugar a lo largo de su recorrido hacia los pulmones o dentro de las arteriolas pulmonares, según su tamaño. Los sitios comunes de embolia incluyen la bifurcación de las arterias pulmonares (trombo en silla de montar), dentro de la arteria pulmonar derecha y/o izquierda, y dentro de la rama lobar, segmentaria o subsegmentaria de las arterias pulmonares. El grado de compromiso hemodinámico es proporcional al tamaño del vaso ocluido por la embolia pulmonar.
CASO CLÍNICO
Masculino de 71 años con los siguientes antecedentes de importancia:
- Ocupación: Policía.
Sin antecedentes heredofamiliares de importancia para el padecimiento actual.
Antecedentes personales patológicos:
- Diabetes mellitus de 15 años evolución
- Hipertensión arterial de 15 años de evolución
- Tabaquismo + ; 20 Cigarros al día por durante 60 años. IC 60.
Tratamiento
- Insulina glargina 40 UI cada 24 horas
- Metformina 850 mg cada 24 horas
- Bezafibrato 200 mg cada 24 horas
Padecimiento actual
Inicio padecimiento hace 3 meses con disnea de grandes esfuerzos, malestar general, fiebre no cuantificada. Refiere pérdida de peso no intencionada de 15 kilogramos en 4 meses, agregándose hace 1 mes tos sin expectoración, disnea de pequeños esfuerzos y desde hace 72 horas fiebre de 39 º C motivo por el cual acude a valoración.
Exploración física
TA 150/90, FC 113, FR 27, TEMPERATURA 39 ºC, SAT 02 84%. Talla 1.70 m, peso 101 kg.
Se encuentra paciente alerta, orientado en las tres esferas, diaforético, ingurgitación yugular grado II, ruidos cardiacos rítmicos sin fenómenos suplantes, disminución de ruidos respiratorios en hemitórax derecho, abolición de vibraciones vocales , estertores finos, matidez a la percusión, abdomen globoso sin dolor a la palpación, extremidades integras, sin edemas, llenado capilar 2 segundos.
Paraclínicos
Citoquímico de líquido pleural
- Leucocitos 1690, PMN 9 %, MN 91%, color ambar, aspecto transparente, proteínas totales 4.6
Biometría hemática
- Leucocitos 17 370, neutrófilos 14 400, Hb 16.9, Hto 53, plaquetas 461 mil.
Química sanguínea
- dímero D 2538
- Glucosa 259, BUN 86, creatinina 5.6, acido úrico 13.5, colesterol total 133, triglicéridos 159.
- Sodio 135, potasio 4.9, cloro 101, calcio 7.7.
Imagen
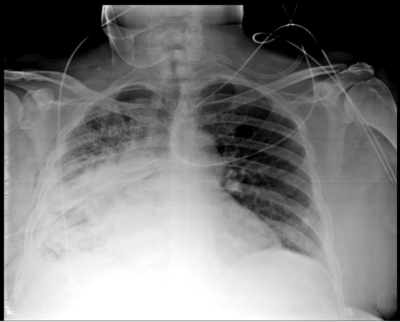
Por hallazgos en radiografía de tórax se solicita tomografía de tórax simple y contrastada.
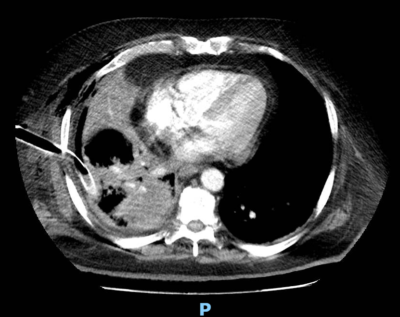
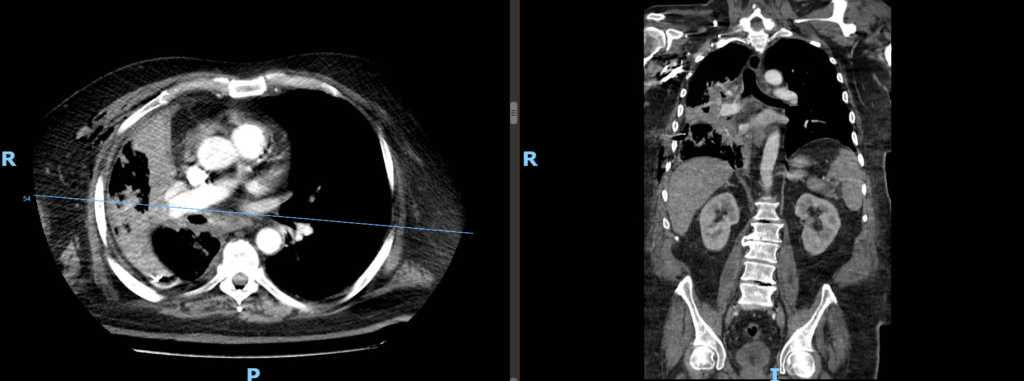
La tromboembolia pulmonar (TEP) puede causar un derrame pleural debido a varios mecanismos relacionados con la obstrucción de los vasos pulmonares y la inflamación del tejido pulmonar. Cuando un coágulo obstruye una arteria en los pulmones, impide que la sangre fluya adecuadamente hacia una parte del tejido pulmonar, lo que puede provocar isquemia (falta de oxígeno en los tejidos) y, en casos graves, infarto pulmonar, es decir, la muerte de una porción del tejido pulmonar debido a la falta de circulación sanguínea.
Este daño en el tejido pulmonar causa una respuesta inflamatoria en el área afectada, lo que aumenta la permeabilidad de los vasos sanguíneos y puede permitir que el líquido se escape al espacio pleural, dando lugar a un derrame pleural. Además, el infarto pulmonar puede desencadenar una reacción inflamatoria en la pleura (la membrana que recubre los pulmones y la pared torácica), lo que también favorece la acumulación de líquido en el espacio pleural. En estos casos, el derrame pleural suele ser un derrame exudativo, es decir, rico en proteínas y células, reflejando el proceso inflamatorio subyacente.
Reporte de Tomografía Computarizada de Tórax
Hallazgos:
- Se observa acumulación de líquido en el espacio pleural derecho, de moderada a severa cuantía, que desplaza parcialmente el pulmón derecho hacia la línea media. El derrame muestra características de densidad compatibles con exudado, lo que sugiere una posible causa inflamatoria o infecciosa. No se observan signos de neumotórax asociado.
- Se identifica la presencia de defectos de llenado en las arterias pulmonares derechas, extendiéndose a ramas segmentarias y subsegmentarias, lo que confirma el diagnóstico de tromboembolia pulmonar en el lado derecho. Las arterias pulmonares izquierdas están libres de defectos de llenado visibles en este estudio.
- Áreas de consolidación en el lóbulo inferior derecho, que podrían corresponder a infarto pulmonar secundario a la TEP. No se identifican otras áreas de consolidación o patrones intersticiales en el pulmón contralateral.
- No se observan adenopatías mediastinales ni aumento significativo de las cavidades cardíacas en este estudio. La relación entre el ventrículo derecho y el ventrículo izquierdo es normal, sin evidencia clara de sobrecarga de cavidades derechas en esta imagen.
Conclusión:
- Derrame pleural derecho, de probable origen inflamatorio, asociado a tromboembolia pulmonar.
- Tromboembolia pulmonar en arterias pulmonares derechas, con extensión a ramas segmentarias y subsegmentarias.
- Sospecha de infarto pulmonar en el lóbulo inferior derecho secundario a la tromboembolia pulmonar.
Análisis
La tromboembolia pulmonar (TEP) crónica y el derrame pleural asociado representan una forma compleja y menos común de presentación de la enfermedad tromboembólica. A diferencia de la TEP aguda, que se caracteriza por una oclusión abrupta de la arteria pulmonar, la TEP crónica surge cuando el coágulo no se resuelve completamente y persiste en los vasos pulmonares, llevando a cambios estructurales y funcionales en el sistema vascular pulmonar.
Mecanismos Patológicos y Presentación Clínica
En la TEP crónica, el trombo residual en las arterias pulmonares se organiza y provoca una remodelación vascular, con fibrosis e hipertensión pulmonar crónica. Estos cambios pueden comprometer de forma significativa el flujo sanguíneo en el pulmón, generando hipoxemia y sobrecarga del ventrículo derecho. El derrame pleural en estos casos puede ser resultado de la hipertensión pulmonar o de infartos pulmonares crónicos, que estimulan una reacción inflamatoria y aumentan la permeabilidad de los vasos pleurales.
Desde el punto de vista clínico, los pacientes con TEP crónica pueden presentar síntomas inespecíficos, como disnea progresiva, fatiga y dolor torácico de tipo pleurítico, que pueden confundirse con otros trastornos respiratorios o cardiovasculares. El derrame pleural, aunque es más común en la TEP aguda, también puede presentarse en casos crónicos, sobre todo cuando existe infarto pulmonar o hipertensión pulmonar significativa. En tales situaciones, el líquido pleural suele ser un exudado con características inflamatorias.
Sospecha Clínica
La sospecha de TEP crónica debe surgir en pacientes con disnea de esfuerzo progresiva, antecedentes de TEP no resuelta, o síntomas de insuficiencia cardíaca derecha sin una causa evidente. En casos en los que se identifique un derrame pleural unilateral, sobre todo derecho, sin otra explicación clara, es importante considerar la TEP crónica como diagnóstico diferencial. La coexistencia de hipertensión pulmonar y signos de cor pulmonale (hipertrofia o dilatación del ventrículo derecho) debe elevar aún más el nivel de sospecha.
Confirmación Diagnóstica
Para confirmar la TEP crónica, el abordaje diagnóstico incluye:
- Tomografía Computarizada de Tórax (Angio-TC): Es el estudio de elección para visualizar defectos de llenado en las arterias pulmonares, lo que indicaría la presencia de trombos crónicos. La TC también permite evaluar el parénquima pulmonar, identificar áreas de infarto y visualizar derrames pleurales.
- Ecocardiografía Doppler: Útil para evaluar la presión en las arterias pulmonares y la función del ventrículo derecho. En casos de TEP crónica con hipertensión pulmonar, puede observarse dilatación del ventrículo derecho y un aumento en la presión sistólica de la arteria pulmonar.
- Gammagrafía Ventilación-Perfusión (V/Q): Aunque no es específica, la gammagrafía V/Q sigue siendo una herramienta sensible para la detección de TEP crónica, sobre todo en pacientes que no pueden someterse a una angio-TC. Un patrón de defectos de perfusión segmentarios con ventilación conservada sugiere TEP crónica.
- Cateterismo Cardíaco Derecho: Se considera el estándar de oro para la medición de las presiones pulmonares y puede confirmar la hipertensión pulmonar en casos avanzados de TEP crónica.
Conclusión
La tromboembolia pulmonar crónica y el derrame pleural asociado representan un reto diagnóstico, ya que la presentación clínica puede ser inespecífica y confundirse con otras patologías respiratorias o cardíacas. La combinación de disnea progresiva, signos de insuficiencia cardíaca derecha, hipertensión pulmonar y derrame pleural, sobre todo en pacientes con antecedentes de TEP, debe alertar sobre esta condición. El uso de técnicas de imagen, como la angio-TC y la gammagrafía V/Q, junto con la ecocardiografía y, en algunos casos, el cateterismo cardíaco, son fundamentales para confirmar el diagnóstico y guiar el manejo terapéutico.





INTERESANTE E ILUSTRATIVO EL CASO. LO PRESENTARE EN MI CLASE