El cáncer papilar de tiroides (CPT) es el tipo de carcinoma tiroideo más frecuente, representando entre el 75% y el 85% de todos los cánceres tiroideos. Se desarrolla a partir de las células foliculares que conforman la glándula tiroides, y se caracteriza por su crecimiento lento, buen pronóstico y su frecuente diseminación a ganglios linfáticos cervicales. A pesar de su naturaleza indolente, ciertos subtipos y mutaciones genéticas pueden influir en un comportamiento más agresivo de la enfermedad, lo que justifica un enfoque diagnóstico y terapéutico detallado y personalizado.
Epidemiología y Factores de Riesgo
El CPT es más frecuente en mujeres que en hombres, con una relación aproximada de 3:1, y suele diagnosticarse entre los 30 y 50 años de edad. Factores de riesgo conocidos incluyen:
- Exposición a radiación ionizante: Especialmente durante la infancia, esta es una de las causas más reconocidas del CPT. Exposiciones como las de tratamientos radioterápicos previos o incidentes como el accidente de Chernobyl han mostrado un aumento en la incidencia.
- Factores genéticos y mutaciones: El CPT está asociado con alteraciones en los genes BRAF, RAS y RET/PTC. La mutación BRAF V600E es la más prevalente y se asocia con una mayor agresividad del tumor, mayor riesgo de recurrencia y menor respuesta a la terapia con yodo radioactivo.
- Historia familiar: Aunque la mayoría de los casos son esporádicos, una pequeña proporción de pacientes presenta antecedentes familiares de neoplasias endocrinas.
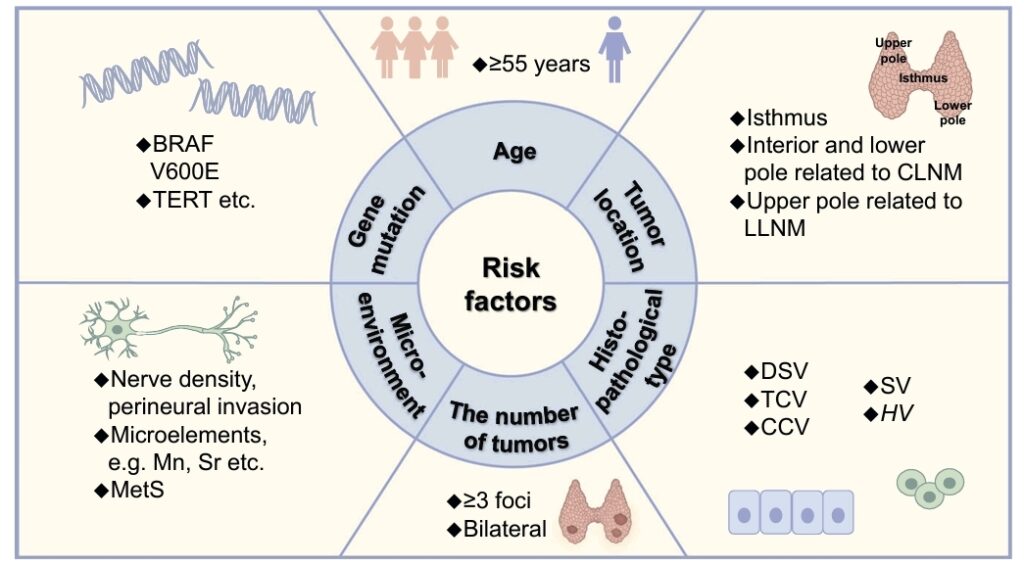
Seis factores de riesgo se asocian con una alta agresividad del carcinoma papilar de tiroides. (1) Edad ≥55 años. (2) Los tumores se localizan en el istmo (3) Los pacientes con ≥ 3 tumores focales o bilaterales. (4) Microambiente, que incluye alta densidad nerviosa, invasión perineural.(5) Tipos histopatológicos poco comunes, como DSV, TCV, CCV, SV y HV. (6) Mutación genética, como BRAFV600E y mutación TERT.
Presentación Clínica
Los pacientes con CPT suelen presentar un nódulo tiroideo indoloro, que puede ser detectado durante un examen físico rutinario o en estudios de imagen. En algunos casos, los pacientes refieren cambios en la voz, disfagia o síntomas compresivos cuando el tumor es grande o invade estructuras adyacentes. Es importante destacar que, a pesar de la diseminación linfática precoz, las metástasis a distancia son raras, ocurriendo generalmente en pulmón y hueso.
Diagnóstico y Estudios Complementarios
El diagnóstico de CPT sigue un enfoque secuencial que incluye:
Evaluación clínica: La palpación de un nódulo tiroideo o ganglios linfáticos sospechosos en el cuello requiere una evaluación más profunda. Se recomienda la clasificación según las guías de la American Thyroid Association (ATA) para decidir la necesidad de estudios adicionales.
Ecografía tiroidea: Es el estudio de imagen inicial de elección. Los hallazgos sugestivos de malignidad incluyen:
- Nódulos sólidos hipoecoicos
- Bordes espiculados o irregulares
- Presencia de microcalcificaciones
- Vascularización central aumentada
- Crecimiento extratiroideo
Citología por aspiración con aguja fina (PAAF): Utilizada para confirmar la naturaleza benigna o maligna del nódulo. La clasificación de Bethesda ayuda a estandarizar los resultados citológicos, orientando las decisiones terapéuticas.
Tomografía computarizada (TC) o resonancia magnética (RM): Indicadas para evaluar la extensión tumoral en casos de sospecha de invasión local o metástasis a distancia.
Tiroglobulina: Utilizada como marcador tumoral en el seguimiento postquirúrgico, ya que su elevación puede sugerir recurrencia o enfermedad metastásica.
Clasificación y Estadificación
La estadificación del CPT se realiza según el sistema TNM (Tumor, Nódulos, Metástasis) de la AJCC, que ayuda a guiar las decisiones terapéuticas y el pronóstico. A continuación, se describen las características principales de cada estadio:
T1-T2: Tumores confinados a la glándula tiroides con un tamaño inferior a 4 cm.
T3: Tumores mayores de 4 cm o con invasión mínima del tejido peritiroideo.
T4: Invasión tumoral extensa a estructuras adyacentes como tráquea o esófago.
N1: Afectación de ganglios linfáticos cervicales, subdivididos en N1a (compartimiento central) y N1b (compartimiento lateral o mediastino superior).
M1: Presencia de metástasis a distancia.
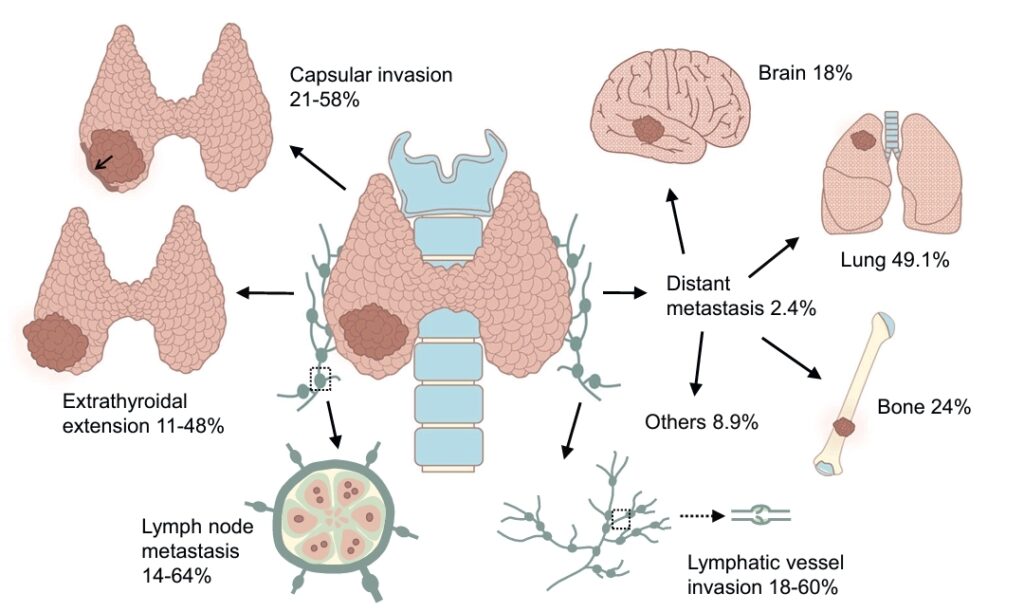
Los tipos comunes de metástasis en el carcinoma papilar de tiroides incluyen la invasión capsular, que ocurre en aproximadamente el 21-58 % de los casos; la extensión extratiroidea (ETE), que ocurre en aproximadamente el 11-48 % de los casos; la metástasis en ganglios linfáticos (LNM), que ocurre en aproximadamente el 14-64 % de los casos; y la invasión de vasos linfáticos (LVI), que ocurre en aproximadamente el 18-60 % de los casos. La metástasis a distancia ocurre en aproximadamente el 2,4 % de todos los casos, y la metástasis pulmonar representa el 49,1 % de los casos, la metástasis ósea representa el 24 % de los casos y la metástasis cerebral representa el 18 % de los casos.
Opciones Terapéuticas
El tratamiento del cáncer papilar de tiroides depende del tamaño tumoral, la invasión local, la presencia de metástasis y factores de riesgo genético. Las principales modalidades de tratamiento incluyen:
Cirugía:
Tiroidectomía total: Es el tratamiento de elección en la mayoría de los casos, especialmente cuando el tumor mide más de 1 cm, existe afectación ganglionar o en pacientes con factores de riesgo de recurrencia.
Tiroidectomía parcial (lobectomía): Puede considerarse en casos seleccionados de tumores pequeños (<1 cm) sin evidencia de diseminación, especialmente en pacientes de bajo riesgo.
Además, la disección del compartimiento central es recomendada en casos con metástasis ganglionares evidentes.
Terapia con yodo radioactivo (I-131)
Se utiliza para la ablación del tejido tiroideo residual tras la tiroidectomía y en el tratamiento de metástasis. Es más eficaz en pacientes cuya enfermedad capta yodo, aunque los tumores con mutación BRAF V600E tienen menor respuesta a esta terapia.
Terapia supresiva con levotiroxina
Después de la cirugía, se administra levotiroxina en dosis suprafisiológicas para mantener los niveles de TSH en rangos bajos, lo que disminuye el estímulo sobre cualquier tejido tiroideo residual o recidivante.
Tratamientos dirigidos
En casos de cáncer papilar refractario a yodo radioactivo, o con mutaciones específicas, se están investigando terapias dirigidas como los inhibidores de BRAF (vemurafenib, dabrafenib) y de RET (selpercatinib, pralsetinib), con resultados prometedores en ensayos clínicos.
Seguimiento y Pronóstico
El pronóstico del cáncer papilar de tiroides es generalmente excelente, con tasas de supervivencia a 10 años que superan el 90%. Sin embargo, aproximadamente el 20% de los pacientes pueden presentar recurrencia locorregional, por lo que el seguimiento debe ser riguroso y a largo plazo. Las guías recomiendan:
- Tiroglobulina sérica: Se mide periódicamente como marcador de recurrencia.
- Ecografía cervical: Realizada de forma regular para evaluar la glándula remanente y los ganglios linfáticos cervicales.
- Exploración con I-131: Puede ser útil en pacientes de alto riesgo o con elevación de tiroglobulina sin evidencia clínica de enfermedad.
Conclusión
El cáncer papilar de tiroides, aunque es el tipo más común de cáncer tiroideo, presenta un excelente pronóstico en la mayoría de los casos. No obstante, su manejo debe ser personalizado, teniendo en cuenta factores de riesgo específicos como la presencia de mutaciones genéticas y la extensión locorregional de la enfermedad. Un enfoque multidisciplinario que incluya a cirujanos, endocrinólogos y oncólogos es esencial para optimizar los resultados a largo plazo.
Enlaces y referencias
- American Thyroid Association (ATA): Guías de manejo de cáncer tiroideo, que incluyen criterios de diagnóstico, tratamiento y seguimiento.
- AJCC Cancer Staging Manual: Manual de estadificación TNM para el cáncer papilar de tiroides y otros tipos de cáncer.
- UpToDate: Plataforma con información basada en evidencia sobre el diagnóstico y manejo del cáncer tiroideo.
- National Cancer Institute (NCI): Información sobre estudios de genética del cáncer y terapias dirigidas para el cáncer tiroideo avanzado.
- Endocrine-Related Cancer Journal: Revista científica que publica investigaciones sobre cáncer endocrino, incluyendo el cáncer papilar de tiroides.
- MedlinePlus: Información médica general sobre cáncer tiroideo proporcionada por la Biblioteca Nacional de Medicina de EE. UU.
- Thyroid Cancer Survivors’ Association (ThyCa): Recursos educativos y guías de tratamiento para pacientes y profesionales médicos.
Estos enlaces ofrecen acceso a recursos técnicos y actualizados que pueden ser útiles para la consulta de médicos y estudiantes de medicina interesados en el cáncer papilar de tiroides.




