Introducción
La resección transuretral de próstata (RTU-P) sigue siendo el tratamiento quirúrgico estándar para la hiperplasia prostática benigna (HPB) en hombres con síntomas obstructivos graves. Este procedimiento, que se realiza a través de un abordaje endoscópico, ha evolucionado con el tiempo para mejorar los resultados y reducir las complicaciones. En esta entrada, exploraremos las indicaciones, técnica quirúrgica, y cómo minimizar las complicaciones postoperatorias.
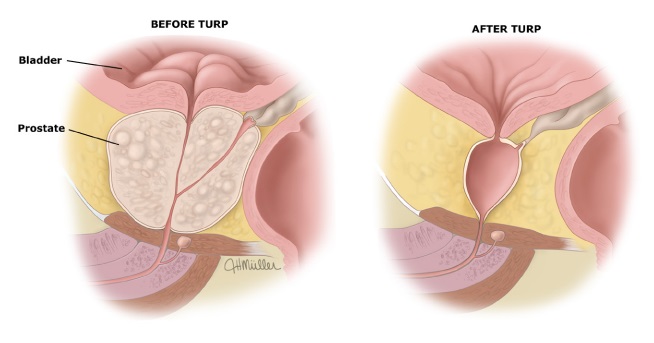
En la imagen "Before TURP" (antes de la RTU-P), se observa una próstata agrandada que obstruye el flujo urinario.
En la imagen "After TURP" (después de la RTU-P), el tejido prostático obstructivo ha sido eliminado, permitiendo un flujo urinario más libre desde la vejiga hacia la uretra.Indicaciones para RTU-P
La RTU-P se considera en pacientes con:
- Síntomas urinarios de obstrucción moderada a severa refractarios al tratamiento médico.
- Retención urinaria recurrente.
- Complicaciones asociadas a HPB, como infecciones urinarias recurrentes o insuficiencia renal secundaria a obstrucción.
Técnica Quirúrgica
El procedimiento requiere habilidades avanzadas en endoscopia, así como conocimientos en anatomía prostática y manejo de instrumentos endoscópicos. Los pasos generales incluyen:
- Posicionamiento y Preparación: Colocar al paciente en posición de litotomía dorsal y preparar la zona quirúrgica con técnica estéril.
- Introducción del Resectoscopio: Visualización de la uretra y la próstata.
- Resección del Tejido Prostático: Se realiza utilizando una asa de corte bipolar o monopolar, retirando el tejido obstructivo en fragmentos pequeños.
- Hemostasia: Es crucial para minimizar el riesgo de sangrado y síndrome de RTU-P.
- Colocación de Sonda Vesical: Para irrigación continua y drenaje posoperatorio.
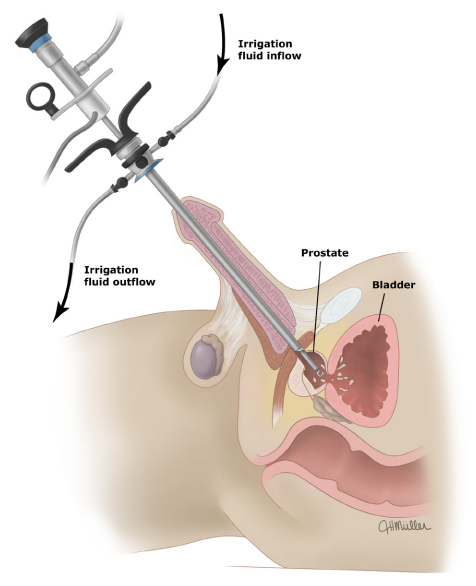
El flujo de líquido de irrigación entra para facilitar la visualización y limpieza del área quirúrgica, mientras el flujo de salida permite la extracción de residuos. Este procedimiento permite la resección del tejido prostático obstructivo para aliviar la obstrucción urinaria.Complicaciones Potenciales
La RTU-P, aunque generalmente segura, no está exenta de riesgos:
- Sangrado: Puede requerir intervenciones adicionales.
- Síndrome de RTU-P: Relacionado con la absorción de líquidos de irrigación; se debe prevenir con tiempos de resección controlados.
- Disfunción Sexual: La eyaculación retrógrada es una consecuencia frecuente, mientras que la disfunción eréctil es menos común.
Recomendaciones Prácticas
- Capacitación en Técnica Bipolar: Reduce el riesgo de síndrome de RTU-P.
- Monitoreo Estricto: Especialmente en pacientes con comorbilidades.
- Protocolos de Seguimiento: Vigilancia postoperatoria para detectar y manejar complicaciones tempranas.
Conclusión
La RTU-P sigue siendo una intervención eficaz para la HPB obstructiva, con tasas de éxito elevadas y una mejoría significativa en la calidad de vida de los pacientes. El conocimiento detallado de la técnica y las posibles complicaciones permite a los médicos optimizar el cuidado de sus pacientes y mejorar los resultados quirúrgicos.
Enlaces de Interés
- Asociación Europea de Urología (EAU): https://uroweb.org/
Información actualizada y guías de práctica clínica sobre el tratamiento de la hiperplasia prostática benigna. - American Urological Association (AUA): https://www.auanet.org/
Página oficial de la AUA, con acceso a recomendaciones clínicas, estudios y publicaciones sobre HPB y RTU-P. - MedlinePlus – Hiperplasia Prostática Benigna: https://medlineplus.gov/spanish/benignprostatichyperplasia.html
Información general sobre la HPB para pacientes y profesionales. - MDCalc – Escalas de Riesgo en Urología: https://www.mdcalc.com/
Herramienta para calcular riesgos perioperatorios y de complicaciones en procedimientos quirúrgicos urológicos. - Guía Clínica de la Organización Mundial de la Salud (OMS) sobre el manejo de la hiperplasia prostática: https://www.who.int/publications
Recomendaciones clínicas y guías sobre el tratamiento de la HPB.
Referencias Bibliográficas
- Kramer, G., Mitteregger, D., & Marberger, M. (2007). «Is benign prostatic hyperplasia (BPH) an immune inflammatory disease?» European Urology, 51(5), 1202-1216.
Un estudio que explora la fisiopatología de la HPB, proporcionando contexto sobre la inflamación en el desarrollo de la enfermedad. - Berry, S. J., Coffey, D. S., Walsh, P. C., & Ewing, L. L. (1984). «The development of human benign prostatic hyperplasia with age.» The Journal of Urology, 132(3), 474-479.
Investigación clásica que analiza la relación entre la edad y el desarrollo de la HPB. - Madersbacher, S., & Marberger, M. (1999). «Is transurethral resection of the prostate still justified?» BJU International, 83(3), 227-237.
Este artículo examina el valor de la RTU-P en la era de nuevas tecnologías mínimamente invasivas. - Cockett, A. T. K., Aso, Y., Denis, L., Khoury, S., & Chatelain, C. (1997). «The First International Consultation on Benign Prostatic Hyperplasia: A summary.» Urology, 50(3), 1-30.
Una revisión exhaustiva de la HPB y sus opciones de tratamiento en un contexto global. - Zlotta, A. R., Roumeguère, T., «Long-term results of transurethral resection of the prostate (TURP) for benign prostatic hyperplasia (BPH): Comparison with minimally invasive techniques.» European Urology Supplements, 4(7), 12-20.
Un estudio comparativo sobre los resultados a largo plazo de la RTU-P frente a técnicas mínimamente invasivas.



