La transfusión de concentrados eritrocitarios es un procedimiento médico ampliamente utilizado para el tratamiento de diversas condiciones que cursan con anemia
o pérdida significativa de sangre, como hemorragias agudas, trastornos hematológicos y anemias crónicas.
Su objetivo principal es aumentar la cantidad de hemoglobina y mejorar la capacidad de transporte de oxígeno en pacientes que presentan niveles de hematocrito o hemoglobina bajos. Aunque es una intervención de soporte vital esencial en múltiples contextos clínicos, la transfusión de concentrados eritrocitarios no está exenta de riesgos, por lo que es crucial evaluar cuidadosamente las indicaciones y contraindicaciones de cada caso.
La toma de decisiones respecto a la necesidad de una transfusión debe basarse en una combinación de criterios clínicos, resultados de laboratorio y la condición específica del paciente, con el fin de minimizar posibles complicaciones y asegurar los mejores resultados clínicos.
Enfoque restrictivo
La anemia se asocia con resultados clínicos adversos. La transfusión es solo un tratamiento a corto plazo para la anemia, y las decisiones sobre transfusiones deben basarse en datos de ensayos aleatorios. Es esencial evaluar y tratar, cuando sea posible, la causa subyacente de la anemia.
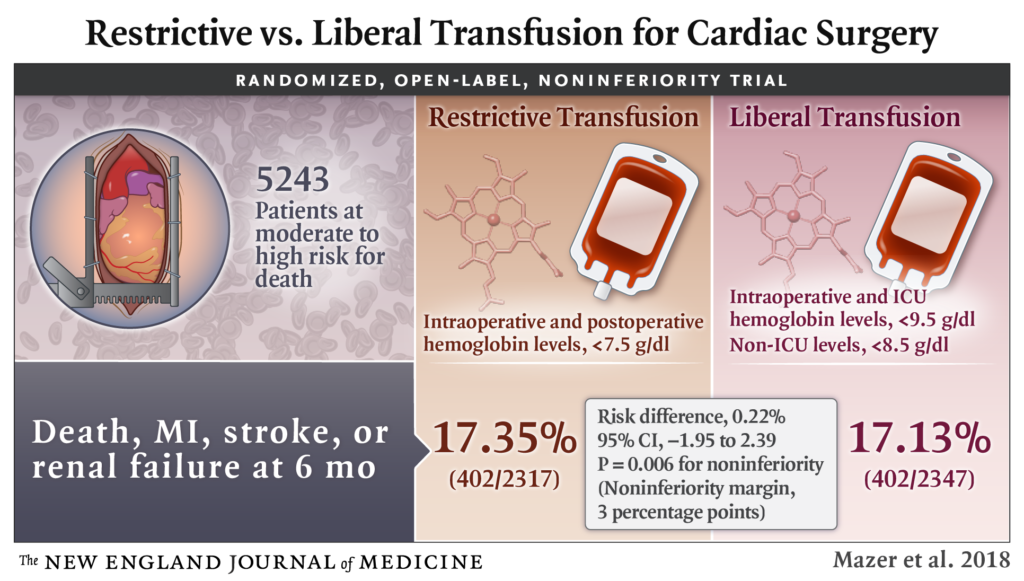
La imagen presenta los resultados de un ensayo clínico aleatorizado, abierto y de no inferioridad, que compara dos estrategias de transfusión (restrictiva y liberal) en pacientes sometidos a cirugía cardíaca con riesgo moderado a alto de muerte. En el estudio participaron 5,243 pacientes. La estrategia de transfusión restrictiva se aplicó con niveles de hemoglobina intraoperatorios y posoperatorios de <7.5 g/dl, mientras que la liberal se basó en niveles intraoperatorios e ICU de <9.5 g/dl y niveles fuera de la ICU de <8.5 g/dl.
Los resultados muestran tasas similares de eventos graves (muerte, infarto de miocardio, accidente cerebrovascular o insuficiencia renal) a los seis meses en ambos grupos: 17.35% en el grupo de transfusión restrictiva y 17.13% en el grupo de transfusión liberal. La diferencia de riesgo fue de 0.22% con un intervalo de confianza del 95% de -1.95 a 2.39, con un valor de p = 0.006 para no inferioridad, indicando que la estrategia restrictiva no fue inferior a la liberal dentro de un margen de no inferioridad del 3%.Evidencia de una estrategia restrictiva
Las estrategias de transfusión restrictivas se refieren a aquellas que transfunden a una concentración de hemoglobina más baja (7 a 8 g / dL), en comparación con las estrategias de transfusión liberales, que transfunden a concentraciones más altas de hemoglobina. Existe una excelente evidencia de ensayos clínicos que apoya el uso de una estrategia restrictiva para guiar las decisiones de transfusión en la mayoría de los pacientes. Los umbrales de transfusión que restringen la transfusión de esta manera son seguros en la mayoría de las poblaciones de pacientes y reducirán las transfusiones innecesarias.
Contexto clínico
Todos los pacientes deben ser evaluados clínicamente cuando se considera la transfusión. Si el paciente está estable, la transfusión puede no ser necesaria incluso cuando el nivel de hemoglobina es de 7 a 8 g/dL.
Indicaciones para la estrategia restrictiva
Para la mayoría de los pacientes hemodinámicamente estables hospitalizados, incluidos los que están en la unidad de cuidados intensivos o con shock séptico, recomendamos usar una estrategia de transfusión restrictiva en lugar de una estrategia liberal (Grado 1B).
Esto se aplica a individuos con enfermedad cardiovascular subyacente sometidos a cirugía ortopédica o cirugía cardíaca, pacientes ambulatorios e individuos con hemorragia gastrointestinal que son hemodinámicamente estables. En la mayoría de los casos, mantenemos una hemoglobina ≥7 a 8 g/dL en lugar de >10 g/dL.
Excepciones
Las excepciones incluyen lo siguiente:
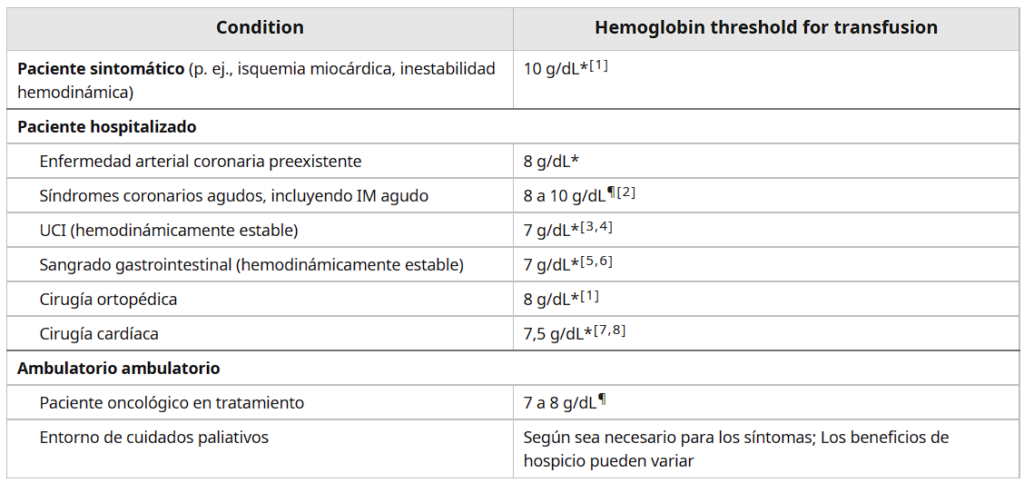
- Síntomas: los pacientes sintomáticos con hemoglobina <10 g / dL deben ser transfundidos para mejorar la inestabilidad hemodinámica y los síntomas de isquemia miocárdica.
- SICA / IAM – Para pacientes con SICA, (incluyendo infarto agudo de miocardio), utilizamos un enfoque individualizado. Transfundimos cuando la hemoglobina es ≤8 g/dL; consideramos transfusión cuando la hemoglobina está entre 8 y 10 g/dL; y mantenemos la hemoglobina ≥ 10 g/dL en el paciente con síntomas, inestabilidad hemodinámica o isquemia continua. En un paciente estable y asintomático, se desconoce cuándo transfundir, aunque tendemos a mantener un nivel de hemoglobina >8 g / dL, lo que es consistente con otros expertos.
- Transfusión masiva: los pacientes que requieren transfusión masiva (por ejemplo, por traumatismo o sangrado continuo) a menudo no pueden ser manejados utilizando umbrales de hemoglobina.
- Dependencia crónica a la transfusión: la anemia crónica dependiente de transfusiones, como en la talasemia dependiente de transfusiones, generalmente requiere un enfoque diferente.
- Cuidados paliativos: la transfusión puede ser apropiada en el entorno paliativo. Algunos programas de hospicio proporcionan transfusión de sangre para mayor comodidad y alivio de los síntomas, se puede considerar el enfoque de transfusión restrictiva.
- Número de unidades: la transfusión de una unidad de glóbulos rojos a la vez es razonable para pacientes hemodinámicamente estables, con evaluación de los síntomas inmediatamente después de la transfusión y los niveles de hemoglobina después de la transfusión, que se puede realizar tan pronto como 15 minutos después de la transfusión.





[…] La hemoglobina es un determinante importante del suministro de oxígeno (DO2). Por lo general, el DO2 cerebral es suficiente para que cuando se reduce el flujo sanguíneo cerebral (FSC), el cerebro tenga suficiente reserva fisiológica. Aunque el FSC puede aumentar para preservar el DO2 cerebral, los niveles bajos de hemoglobina pueden estar asociados con hipoxia cerebral, disfunción de la energía celular y peores resultados. Ningún ensayo clínico aleatorizado bien diseñado ha abordado los umbrales transfusionales ideales en pacientes con lesión cerebral aguda, pero un umbral de 7–9 g/dL parece razonable. […]