La insuficiencia cardíaca es una condición de salud que afecta a millones de personas en todo el mundo, y en muchos casos, su curso clínico puede verse súbitamente agravado por factores precipitantes. Para facilitar la identificación de estos factores, los profesionales de la salud han acuñado el acrónimo CHAMPIT, una herramienta mnemotécnica que reúne las causas más comunes de descompensación en los pacientes con insuficiencia cardíaca.
La insuficiencia cardíaca aguda se caracteriza por el desarrollo de disnea aguda o edema asociado con presiones de llenado intracardiacas elevadas. La IC puede ser nueva o una exacerbación de una enfermedad crónica. Se puede presentar con edema agudo de pulmón, choque cardiogénico e insuficiencia cardiaca derecha.
Evaluación inicial
La evaluación inicial de la insuficiencia cardíaca congestiva debe incluir una historia breve y enfocada y un examen físico para evaluar los signos y síntomas de la insuficiencia cardíaca, así como las posibles causas y desencadenantes.
El estudio de diagnóstico debe ocurrir en paralelo con los pasos para caracterizar el estado cardiopulmonar del paciente y para iniciar el manejo adecuado para estabilizar a los pacientes de manera oportuna.
Causas y factores desencadenantes
Una terapia adecuada requiere la identificación adecuada del fenotipo específico, así como las posibles causas y desencadenantes. Las causas son la afección primaria o el proceso patológico que lleva al desarrollo de la IC. Los precipitantes son desencadenantes o factores que contribuyen a la descompensación en pacientes con cardiopatía crónica establecida.
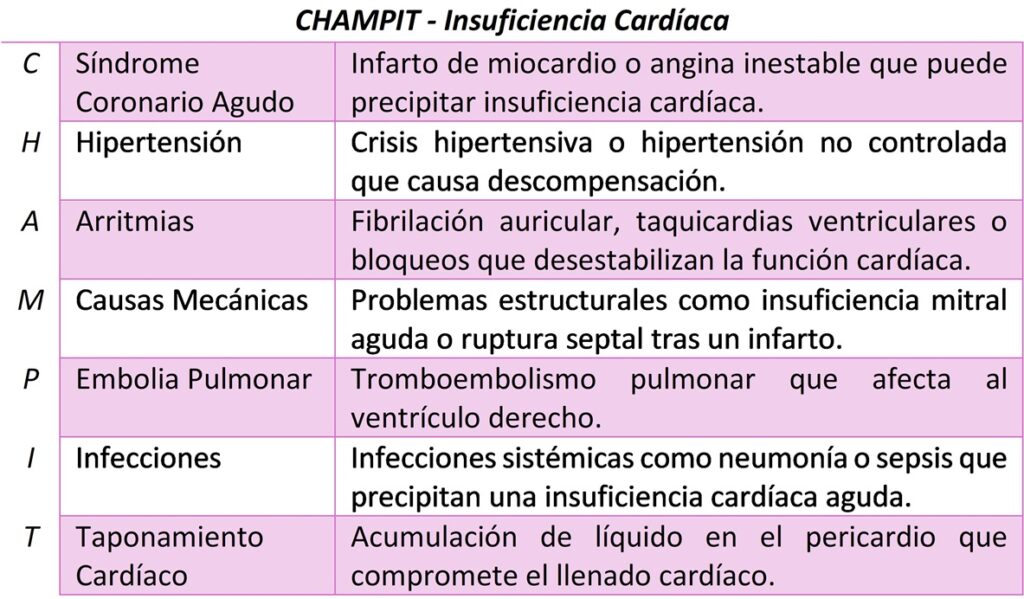
CHAMPIT
El acrónimo CHAMPIT también se utiliza en el contexto de la insuficiencia cardíaca para agrupar las principales causas precipitantes o desencadenantes de una descompensación aguda de la insuficiencia cardíaca. En este caso, cada letra representa una condición que puede desencadenar una crisis o empeoramiento de la insuficiencia cardíaca. Las causas principales son:
- C: Síndrome Coronario Agudo – Un infarto de miocardio o angina inestable puede precipitar insuficiencia cardíaca aguda.
- H: Hipertensión – La hipertensión no controlada o una crisis hipertensiva puede provocar una descompensación.
- A: Arritmias – Especialmente fibrilación auricular, taquicardias ventriculares o bloqueos pueden desestabilizar al paciente.
- M: Causas Mecánicas – Como la insuficiencia mitral aguda, la ruptura del músculo papilar, o una ruptura septal ventricular que pueden surgir tras un infarto de miocardio.
- P: Embolia Pulmonar – Un tromboembolismo pulmonar agudo puede sobrecargar el ventrículo derecho, causando insuficiencia cardíaca aguda.
- I: Infecciones – Infecciones sistémicas, como una neumonía o sepsis, pueden precipitar una insuficiencia cardíaca aguda.
- T: Taponamiento Cardíaco – Acumulación de líquido en el pericardio que compromete el llenado cardíaco, llevando a una descompensación aguda.
Este acrónimo es útil en la práctica clínica para identificar rápidamente las posibles causas que deben evaluarse y tratarse en un paciente con insuficiencia cardíaca descompensada.
Diagnóstico
El diagnóstico es clínico basado en la presencia de una constelación de síntomas y signos de IC. Si bien los resultados de las pruebas (p. ej., nivel de péptido natriurético, radiografía de tórax, ecocardiograma) suelen ser de apoyo, el diagnóstico no puede basarse en una sola prueba.
Valores de péptido natriurético
Los ensayos de péptido natriurético tipo B (BNP) y proBNP N-terminal (NT-proBNP) pueden complementar el juicio clínico cuando la causa de la disnea de un paciente es incierta, particularmente entre pacientes con una probabilidad intermedia de IC. La mayoría de los pacientes disneicos con IC tienen valores de BNP en plasma por encima de 400 pg/mL.
Para pacientes menores de 50 años, y aquellos entre 50 a 75 y más 75 años, los puntos de corte óptimos de NT-proBNP en plasma para el diagnóstico de IC son 450, 900 y 1800 pg/mL, respectivamente.
La concentración de péptido natriurético no debe interpretarse de forma aislada, sino en el contexto de todos los datos clínicos disponibles relacionados con el diagnóstico.
Hemodinámica invasiva
No se recomienda el uso rutinario de monitorización hemodinámica invasiva en pacientes con IC. Sin embargo, la monitorización hemodinámica invasiva está indicada en pacientes con dificultad respiratoria o con evidencia clínica de hipoperfusión en quienes la evaluación clínica no puede determinar adecuadamente las presiones de llenado intracardiacas.
Diagnóstico diferencial
El diagnóstico diferencial incluye otras causas de dificultad respiratoria aguda, como embolia pulmonar, neumonía y asma.
Fuente
- Burguez Sergio. Insuficiencia cardíaca aguda. Rev.Urug.Cardiol. [Internet]. 2017 Dic [citado 2023 Mar 09] ; 32( 3 ): 370-389. Disponible en: http://www.scielo.edu.uy/scielo.php?script=sci_arttext&pid=S1688-04202017000300370&lng=es. https://doi.org/10.29277/ruc/32.3.17.




